مقدمه
پس از اعلام همه گیری سندرم حاد تنفسی کروناویروس ۲ (SARS-CoV-2) توسط سازمان بهداشت جهانی، همچنان در سرتاسر جهان ویرانی به بار آورده و تقریباً روزانه رکوردهای جدیدی از تلفات و خسارات ایجاد می کند. از طرف دیگر، در کودکان شیوع نسبتاً کمتری از این بیماری گزارش شده است. اولین عفونت گزارش شده در اطفال با SARS-CoV-2 به ژانویه ۲۰۲۰، در یک خانواده شش نفره با سابقه سفر به ووهان، چین بازمی گردد. در حال حاضر، همانطور که اعداد نشان می دهد، کودکان مبتلا کمتر از ۱۸ سال تنها ۱.۷٪ از موارد در ایالات متحده و ۲٪ از یک گروه بزرگ مشاهده ای در بریتانیا را تشکیل می دهند. برگامو، مکانی در ایتالیا، با بار بسیار بالای موارد COVID-19، افزایش ۳۰ برابری در بروز این سندرم واسکولیت نادر در کودکان را گزارش کرده است. از آن زمان تاکنون، تعدد گزارشهای موردی، سریهای موردی و مطالعات مشاهدهای در نقاط مختلف جهان در طی این همهگیری رو به افزایش بوده است که ابعاد دیگری از SARS-CoV-2 را نشان میدهد که قبلا صحبتی از آنها در میان نبود.
ارتباط بیماری کاوازاکی با کووید ۱۹
بیماری کاوازاکی (KD) نشان دهنده یک سندرم شامل واسکولیت در کودکان بوده که نسبتاً ناشایع اما بالقوه شدید است که چندین سیستم را تحت تأثیر قرار می دهد. ناهنجاری عروق کرونر (CAA) یکی از ترسناک ترین عوارض ناشی از این سندرم در نظر گرفته می شود. این بیماری اولین بار در سال ۱۹۶۷ توسط یک متخصص اطفال ژاپنی، دکتر تومیساکو کاوازاکی، به عنوان واسکولیت حاد همراه با سندرم غدد لنفاوی مخاطی مطرح شد. عفونتهای باکتریایی مانند استافیلوکوکوس اورئوس، استرپتوکوک پیوژنز و یرسینیا پسودوتوبرکلوزیس در اتیوپاتوژنز KD نقش دارند اما با این حال، ارتباط علی را نمی توان بر اساس مطالعات مولکولی پیشرفته مدرن اثبات کرد. یک مطالعه آینده نگر KD در هلند نشان داد که میانگین بروز این بیماری سالانه ۵.۸ مورد در ۱۰۰۰۰۰ مورد در میان کودکان کمتر از پنج سال وجود دارد. چانگ و همکاران در سال ۲۰۱۳ میزان جداسازی ویروسی بالاتری را در ۲۲۶ بیمار مبتلا به بیماری کاوازاکی نشان دادند که در آن انترو ویروس شایعترین و پس از آن آدنوویروس، راینوویروس انسانی و کرونا از شایع ترین ها بودند. گزارشهای رو به افزایش مربوط به این التهاب چند سیستمی که از نظر زمانی با SARS-COV-2 مرتبط به نظر میرسید، محققان کالج سلطنتی بهداشت کودکان و کودکان بریتانیا (UKRCPCH) را به تدوین یک تعریف موقتی سوق داد که به طور موقت نام سندرم التهابی چند سیستمی کودکان که با کووید موقتا در ارتباط است را (PIMS-TS) نام گذاری کردند. با شناسایی زودهنگام این موارد، سازمان بهداشت جهانی (WHO) و مرکز کنترل و پیشگیری از بیماری (CDC، ایالات متحده) نیز تعاریفی را برای پیگیری این بیماری در مراحل اولیه آن و به کارگیری اقداماتی برای مدیریت موثر اولیه ارائه کردند. برای تعاریف موردی به پیوست مکمل مراجعه کنید.
مواد و روش ها
سوال پژوهشی
هدف تجزیه و تحلیل مشخصات دموگرافیک، ویژگی های بالینی، استراتژی های مدیریت، پیش آگهی و در نهایت ارزیابی مسیرهای پاتوفیزیولوژیک احتمالی سندرم التهابی چند سیستمی در افراد (MIS-C) کمتر از ۲۱ سال که به طور موقت با عفونت SARS-CoV-2 مرتبط است، میباشد.
منابع داده و جستجو
ما پایگاه داده های MEDLINE، پایگاه داده های COVID-19 WHO، LitCOVID، Google Scholar، Science direct، Web of Sciences، ProQuest، کتابخانه Springer، کتابخانه آنلاین Wiley، Taylor و Francis را به صورت آنلاین و پیش چاپ هایی از medRxiv و bioRxiv را با استفاده از عبارت های ذیل جستجو جستجو کردیم: COVID 19، «SARSCOV2»، «سندرم التهابی چند سیستمی در کودکان»، «MIS-C»، «سندرم التهابی چند سیستمی کودکان که به طور موقت با SARS-CoV-2 مرتبط است» و «PMIS-TS». این جستجو برای همه مقالات که در بازه ۲۶ ژوئن ۲۰۲۰ ، تا ۱۰ ژوئیه ۲۰۲۰ منتشر شده بودند انجام شد. جستجو توسط دو بازبین مستقل با استفاده از عبارات و کلیدواژههای انتخاب شده مناسب عناوین موضوع پزشکی (MeSH) انجام شد. فهرست کامل عبارات جستجو در پیوست تکمیلی ارائه شده است. جستجوی فهرستهای مرجع تا ۱۰ ژوئیه ۲۰۲۰ توسط بازبینان مستقل به صورت دستی انجام شد تا از غافل شدن از مقالات کلیدی جلوگیری شود. جستجو به مقالات به زبان انگلیسی محدود شد.
انتخاب مطالعه بر اساس معیارهای ورود و خروج
مقالات شناسایی شده بر اساس عنوان، تاریخ، مکان، حجم نمونه، نویسندگان و نوع مطالعه توسط دو داور مستقل (Dhar D / Samim M) بررسی شدند. همه چکیده ها بر اساس نوع و حجم نمونه غربال و طبقه بندی شدند. معیارهای ورود به مطالعه برای تجزیه و تحلیل کمی داده ها به این صورت نظر گرفته شد:
(۱) case series با حجم نمونه 10 یا بیشتر، (۲) مطالعات کوهورت و (۳) مطالعات مشاهده ای گذشته نگر، و (۴) مقالات مکاتبه ای دارای داده ها در مورد ویژگی های بیمار.
مقالاتی که از تجزیه و تحلیل کمی حذف شدند شامل گزارش های موردی، دیدگاه ها، نامه های به سردبیران، مجموعه های موردی با کمتر از ۱۰ بیمار، مقالات مکاتبه ای فاقد داده های بیمار و مقالاتی بودند که فقط بر پاتوژنز تمرکز داشتند. دو بازبین به طور مستقل انتشارات موجود را با خواندن متن کامل و غربال ضمائم تکمیلی تجزیه و تحلیل کردند. ارزیابی پایایی بین ارزیابها در مقالات وارد شده توسط آمار Kappa انجام شد. با این حال، به دلیل تازگی نسبی موجودیت بیماری، مقالات حذف شده در ارزیابی کیفی، در نظر گرفته شدند تا بینش دیدگاه های ارزشمندی را در مورد عمق مشکل بالینی به ما ارائه دهند.
استخراج داده ها و ارزیابی کیفیت
داده های استخراج شده به پارامترهای جمعیت شناختی که شامل حجم نمونه، توزیع جنس، سن متوسط، توزیع نژادی در هر مطالعه بود، تفکیک شد. پارامترهای بالینی شامل علائم گوارشی، علائم عصبی، بیماری پریکارد، میوکاردیت و اختلال عملکرد بطن چپ (تعریف شده با: EF <50٪) بود. پارامترهای مربوط به عوارض شامل نیاز به وازوپرسور، حمایت تهاجمی تهویه، بروز ناهنجاری های عروق کرونر و مرگ و میر بود. استراتژی های مدیریتی شامل استفاده از ایمونوگلوبولین وریدی، کورتیکواستروئیدها و نیاز به مهار کننده های ایمنی خط دوم بود. و در نهایت، وضعیت COVID-19 بر اساس rtPCR و شواهد سرولوژیکی (IgG، IgM، و IgA) تعریف شد.
خطر سوگیری
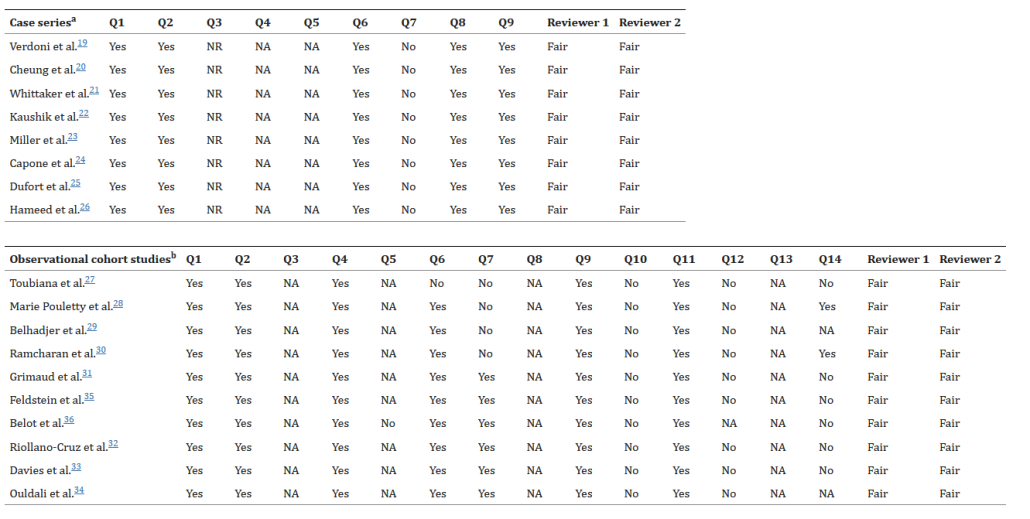
دو بازبین، استحکام هر یک از این مطالعات را با استفاده از ابزار ارزیابی کیفیت مؤسسه ملی سلامت برای مطالعات Case Series و مطالعات کوهورت مشاهدهای ارزیابی کردند. هر مطالعه برای نقصهای اساسی در روششناسی از جمله منابع سوگیری مانند انتخاب بیمار، تشخیص، عامل مخدوشکننده و ارتباط علی مورد ارزیابی قرار گرفت. هر گونه اختلاف با بحث گروهی بین بازبینان رفع شد و توسط یک داور مستقل سوم تایید شد. سپس مطالعات بر اساس پاسخها در قالب «خوب»، «عادلانه» و «ضعیف» دسته بندی شدند. با توجه به کمبود نسبی دادهها، هیئت نویسندگان به اتفاق آرا تصمیم گرفتند که آستانه ورود به مطالعه را پایین نگه دارند.
ترکیب داده ها و آمار
داده های استخراج شده درMicrosoft Office Excel بر اساس متغیرهای تعریف شده جدول بندی شدند. متغیرهای طبقه بندی شده با درصد نشان داده شدند. مقدار میانه با محدوده بین چارکی برای تعیین متغیرهای پیوسته استفاده شد. انتشارات وارد شده در معرض ارزیابی ناهمگونی قرار گرفتند. تخمین های تلفیقی با فاصله اطمینان ۹۵% با استفاده از مدل اثرات تصادفی (REML) پس از به دست آوردن اندازه اثر برای هر پارامتر محاسبه شد. آمارههای Q و I2 کاکرین برای تخمین کمی ناهمگنی، بر اساس روشی که توسط هیگینز و همکاران توصیف شده است، اجرا شد. مقادیر I2 25، ۵۰ و ۷۵ درصد به طور آزمایشی به عنوان یک درجه ناهمگنی کم، متوسط و بالا تعریف شد . مقادیر منفی I2 معادل صفر در نظر گرفته شد. مقادیر p برای هر یک از داده های I2 با استفاده از آزمون χ۲ با (n − ۱) (n = تعداد مطالعات) محاسبه شد و به صورت گرافیکی با استفاده از نمودار (شکل ۱) به تصویر کشیده شد. برای جستجوی سوگیری انتشار، نمودار قیف ساخته شد. عدم تقارن نمودار قیف با تحلیل فراسوگیری با استفاده از آزمون رگرسیون ایگر انجام شد. برای ارزیابی همبستگی بین اندازه اثر و واریانسهای آنها از آزمون همبستگی رتبهای ناپارامتریک بگ و مازومدار استفاده شد. ناهمگونی و سوگیری انتشار با استفاده از STATA – MP نسخه ۱۶.۰ محاسبه شد. برای تجزیه و تحلیل توصیفی، نتایج سپس در نمودار نوار ترسیم شدند (به شکل ۲ مراجعه کنید). به دلیل در دسترس نبودن داده ها، در هر مطالعه گنجانده شده نمی توان همه متغیرها را تعریف کرد. در نهایت، هر گروه مستقل با معیار بونفرونی تحت آنالیز واریانس یک طرفه قرار گرفتند. مقدار p به دست آمده ۰۵/۰ < از نظر آماری معنی دار در نظر گرفته شد. نمودار جعبه و ویسکر با استفاده از میانه تخمین زده شده با محدوده بین چارکی آنها طراحی شد (به شکل ۲ مراجعه کنید). تجزیه و تحلیل آماری با استفاده از کد سفارشی نوشته شده در MATLAB انجام شد. تجزیه و تحلیل هر ارتباطی از متغیرهای مستقل مانند سندرم شوک بیماری کاوازاکی (KDSS)، نیاز به حمایت از وازوپرسور و اختلال عملکرد بطن چپ با نارسایی قلبی با EF کم به دلیل کمبود بیمار انجام نشد.
نتایج
ویژگی های مطالعه
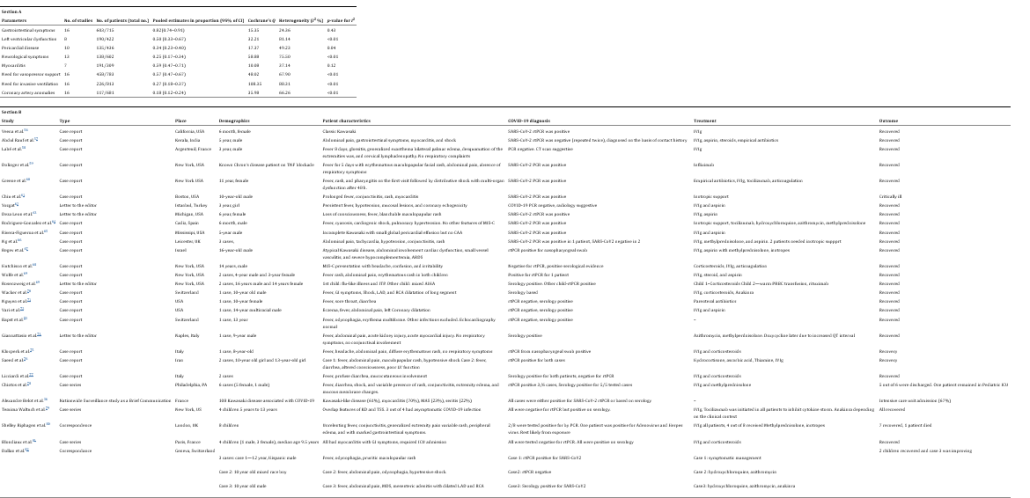
طی جستجوی ما در مجموع ۸۶۲ مقاله به دست آمد که از این تعداد ۶۶۵ چکیده پس از حذف مقالات تکراری غربالگری شدند. ۶۱۸ مقاله بر اساس معیارهای خروج از مطالعه حذف شدند که در مجموع ۴۷ مقاله به دست آمد. در نهایت، ۱۸ مقاله، شامل ۸ Case Series، ۸ مطالعه (آینده نگر و گذشته نگر)، و ۲ مطالعه مشاهده ای با مجموع ۸۳۳ پرونده بیمار برای تجزیه و تحلیل کمی در نظر گرفته شد (به شکل ۳ مراجعه کنید). .
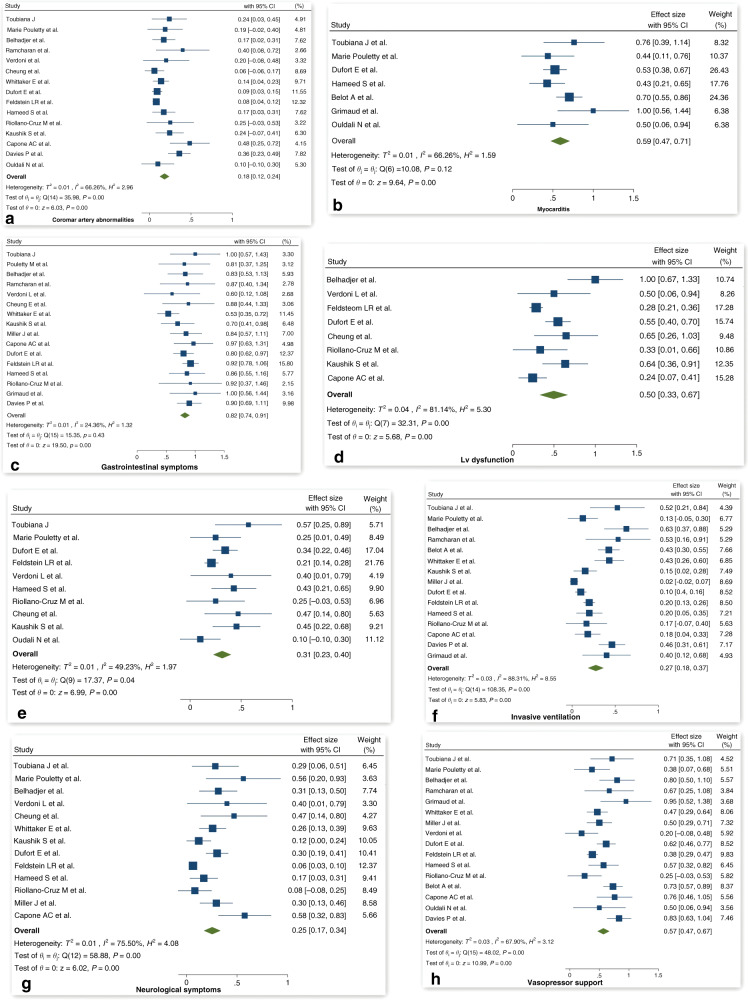
اعتبار بین خوانندگان، که با استفاده از κ کوهن ارزیابی شد، ۰.۷۷۲ بود که معادل سطح متوسط توافق است. ارزیابی کیفیت بازبینی دوگانه برای ارزیابی خطر سوگیری در مقیاس NIH نشان داد که همه مطالعات در مقیاس NIH در دسته “عادلانه” (همانطور که در جدول ۱ نشان داده شده است)قرار دارند. ارزیابی ناهمگونی از آماره های Q، I2 کاکرین، مقادیر p برای I2 مربوطه، و نمودار جنگل در جدول ۲، بخش A و شکل ۱ توضیح داده شده است. مقدار عدم تقارن نمودار قیف با استفاده از آزمون Egger و Begg ارزیابی شد. آزمون رگرسیون Egger برای تجزیه و تحلیل متا-سوگیری، ضریب سوگیری ۴.۴۰ با ۹۵% فاصله اطمینان (CI) 0.997-2.919 را نشان داد، که نشان دهنده شواهد قابل توجهی برای وجود یک اثر مطالعه کوچک است. امتیاز کندال از آزمون بگ ۴۴ بود که با خطای استاندارد ۲۰.۱۵۸، z از ۲.۱۳ و p از ۰.۰۳۲۹ همراه بود که نشان دهنده یک سوگیری انتشار قابل توجه است.
تجزیه و تحلیل بالینی – جمعیت شناختی
جمعیت شناسی بیمار
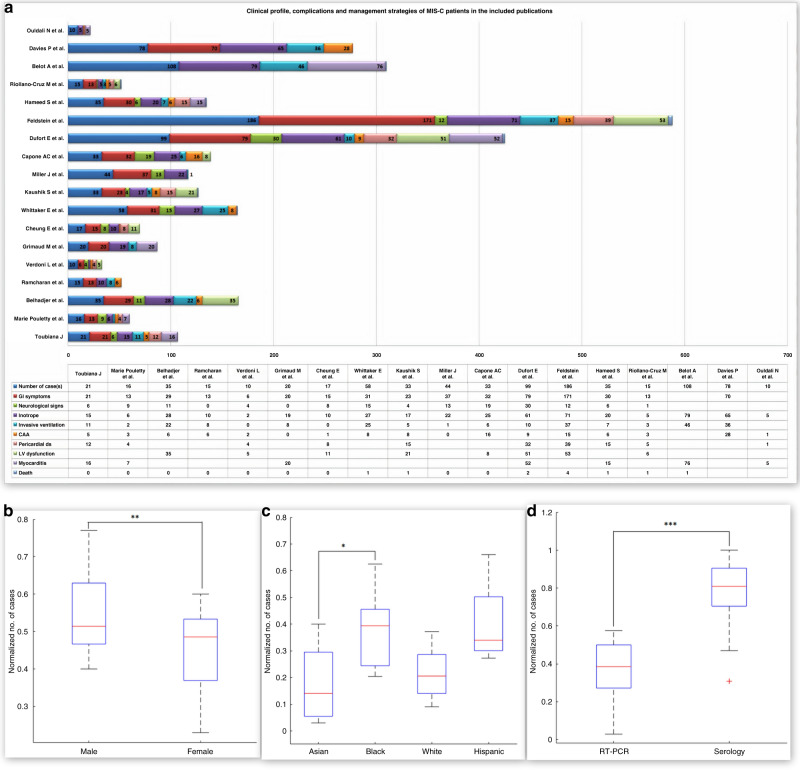
تجزیه و تحلیل ۸۳۳ پرونده بیمار نسبت جنسی ۱.۳۱ را نشان داد. میانگین سنی ۹/۱±۹/۸ سال بود. در میان گروه های نژادی مختلف، وقوع MIS-C در قومیت سیاه (از جمله آفریقایی-کارائیب)، سفیدپوستان، اسپانیایی و آسیایی به ترتیب ۱۹۸/۵۷۹ (۳۴.۲٪) در ۱۱ نشریه، ۱۱۴/۵۳۰ (۲۱.۵%) در ۸ مقاله; ۱۰۶/۳۰۸ (۳۴.۸%) در ۵ مقاله و ۵۸/۳۴۹ (۱۶.۶%) در ۹ نشریه بود. الگوی توزیع نژادی استعداد مشخصی را نشان نداد. با این حال، در مقایسه بین گروهها، کودکان سیاهپوست در مقایسه با آسیاییها به طور قابلتوجهی خطر بیشتری داشتند (۰۲۰/۰= p). نمایه بیماری های همراه مثل اضافه وزن/چاقی و بیماری مزمن ریوی را به عنوان عوارض پیشین غالب با شیوع به ترتیب ۱۰۶/۴۰۵ (۲۸.۶%) در ۷ نشریه و ۱۳/۱۰۱ (۱۴.۹%) در ۴ مطالعه پیش بینی کرد. جدول S1 را در ضمیمه تکمیلی ببینید.
تظاهرات بالینی و عوارض
علاوه بر ارائههای مشابه کاوازاکی، بیماران COVID-19 علائم گوارشی را به عنوان ویژگی غالب داشتند که در همه نشریات ارائه شده منعکس شد. متاآنالیز ۱۷ مطالعه ، ارتباط علائم گوارشی با PMIS-TS را در ۶۰۳/۷۱۵، (۸۴.۳٪) از افراد، با شواهد کمی از ناهمگنی (I2 = ۲۴.۳۶%، p = ۰.۴۳) تخمین زد. به دنبال آن میوکاردیت بود که در ۷ نشریه با جمع بندی ۱۹۱/۳۰۹ (۶۱.۸%) از کودکان، با درجه ناهمگنی متوسط (I2 = ۳۷.۱۴، p = ۰.۱۲ ) گزارش شد. ۲ مطالعه گذشته نگر اختصاصی در مورد میوکاردیت حاد (n = ۲۰) و نارسایی حاد قلبی (n = ۳۵) به ترتیب توسط Grimaud و همکاران و Belhajder و همکاران انجام شد. اختلال عملکرد بطن چپ (EF < ۵۰٪) در ۱۹۰/۴۲۲ (۴۵.۰٪) از افراد شامل ۸ نشریه با ناهمگنی بالا گزارش شد (I2 = 81.14٪، p < ۰.۰۱). بیماری پریکارد شامل افیوژن پریکارد و پریکاردیت در ۱۳۵/۴۳۶ (۳۰.۹٪ از بیماران در ۱۰ مطالعه) گزارش شد که متاآنالیز ناهمگنی پایینی را نشان داد (I2 = 49.23٪، p = ۰.۰۴). علائم عصبی شامل علائم مننژ، سردرد، گیجی، تحریک پذیری در ۱۳۸/۶۰۲ (۲۲.۹%) از بیماران در ۱۳ نشریه با درجه ناهمگنی بالا (I2 = ۷۵.۵۰%، p < ۰.۰۱) گزارش شد. ناهنجاری های عروق کرونر در ۱۱۷/۶۸۱ (۱۷.۲٪) از افراد مورد مطالعه در ۱۶ مقاله با ناهمگنی متوسط، (I2 = ۶۶.۲۶٪، p < ۰.۰۱) شناسایی شد. آسیب حاد کلیه در ۴۰/۱۷۶ (۲۲.۷%) از کودکان مبتلا به MIS-C در ۳ مطالعه گزارش شد.
استراتژی های مدیریت
متاآنالیز نشان داد که ۴۵۸/۷۸۳ (۶۱.۱٪) از کودکان در جمعیت مورد مطالعه در ۱۶ نشریه، با شواهد ناهمگنی بالا (I2 = ۶۷.۹۰٪، p < ۰.۰۱) به حمایت وازوپرسور نیاز داشتند. استفاده از تهویه تهاجمی توسط ۲۲۶/۸۱۳ (۲۷.۸٪) از افراد مورد مطالعه در ۱۶ مقاله، با درجه ناهمگنی بالا (I2 = ۸۸.۳۱، p < ۰.۰۱) مورد نیاز بود. ایمونوگلوبولین داخل وریدی و آسپرین به عنوان خط اول درمان در اکثر بیماران در تمام مقالات منتشر شده استفاده شد. کورتیکواستروئیدها برای ۳۴۹/۶۹۵ (۵۰.۲٪) افراد تجویز شد. درمان مجدد با ایمونوگلوبولین داخل وریدی در ۶۶/۲۶۶ نفر (۲۴.۸٪) مورد نیاز بود. سرکوب کننده ایمنی خط دوم شامل آناکینرا، توسیلیزوماب در ۸۴/۵۷۷ (۱۴.۶٪) از افراد مورد مطالعه استفاده شد.
پروگنوز
در مجموع ۱۳ مرگ و میر در میان ۸۳۳ فرد مورد مطالعه (۱.۶٪) در ۸ مقاله منتشر شده گزارش شد. تجزیه و تحلیل زیرگروهی از همه فوت ها ، انفارکتوس ایسکمیک عظیم مغز را نشان داد که به صورت با یا بدون خونریزی علت مرگ در ۴/۱۳ مرگ در ۴ مقاله بود. از ۴ مرگ در مطالعه فلدشتاین و همکاران، ۲ مورد به دلیل شرایط بالینی زمینه ای (آسم و بیماری های عصبی همراه) بود در حالی که یکی از بیماران از نظر rtPCR و سرولوژی منفی بود. اطلاعات دقیق مرگ و میر در بقیه مطالعات وجود نداشت. مطالعه رامچاران و همکاران دادههای ۱۲ نفر از بیماران MIS-C را در بر داشت که در آن همه افراد تصویربرداری CT آنژیوگرافی طبیعی داشتند.
بحث
مطالعات قبلی ارتباط بین بیماری کاوازاکی و عفونت های ویروسی را نشان داده اند. ترنیر و همکاران در یک مطالعه گذشته نگر نشان دادند که ۱۹۲ نفر از ۲۲۲ بیمار (۸۶%) شامل شواهدی از عفونت ویروسی دستگاه تنفسی فوقانی بودند که توسط PCR شناسایی شدند. ویروس رایج شناسایی شده انتروویروس/رینوویروس بود. با این حال، هیچ تفاوتی در مشخصات بالینی در گروه های بدون عفونت ویروسی وجود نداشت. اسپر و همکاران در سال ۲۰۰۵، در مطالعه مورد-شاهدی خود، ارتباط بین “کرونا ویروس جدید” (HCoV-NH) توسط rtPCR و بیماری کاوازاکی را در ۸ بیمار از ۱۱ بیمار در مقایسه با گروه کنترل (۱ از ۲۲) نشان دادند که یک مقدار ۰.0015p را نشان می دهد. بنابراین، شاید ارتباط بین SARS-CoV-2 و MIS-C در نهایت تعجب آور نباشد.
پاتوفیزیولوژی: شواهد تا کنون
در حالی که پاتوفیزیولوژی های دیررس MIS-C مرتبط با SARS-CoV-2 اثبات نشده باقی مانده است، رولی و همکاران بینش های ارزشمندی ارائه کرده اند که بر اساس آن، ممکن است افزایش IgG پس از عفونت در این مکانیسم ها دخیل باشد.ایجاد اختلال در تنظیم سیستم ایمنی در هسته پاتومکانیسم های SARS-CoV-2 قرار دارد. فرار ویروس از تلاشهای بیهوده فاگوسیتها و خاصیت سوپرآنتیژنیک آن به یک پاسخ ایمنی بیش از حد از سلولهای T کمکی و فعالسازی ماکروفاژها کمک میکند و به یک طوفان سیتوکین بالقوه تهدیدکننده حیات منجر میشود. در عین حال، پاسخ ایمنی هومورال با واسطه سلول های B1 یا B2 منجر به تولید بیش از حد IL-6، IL-1ß، IL-12، LAMP-1، IFNGR2، CD244، IgG، IgA، IgM، anti-La و آنتی آمینواسیل t-RNA سنتتاز میشود. این امر راه را برای تشکیل و رسوب کمپلکس های آنتی ژن-آنتی بادی در فضاهای اطراف عروقی هموار می کند که منجر به افزایش شدید نفوذپذیری عروقی، فعال شدن سیستم کمپلمان، کموتاکسی نوتروفیل ها، فعال شدن مونوسیت های CD16+، کاهش سلول های NK، pCDc. ، mDC1 و مونوسیت های غیر کلاسیک می شود. محیط التهابی حاصل در نتیجه این واکنش حساسیت مفرط نوع III باعث ترشح CD54 (ICAM-1)، CD64 و التهاب اندوتلیال، مزوتلیال و اپیتلیال با واسطه پروتئاز همراه با آسیب بافتی می شود که به صورت علائم سیستمیک ظاهر می شود. اکثر کودکان مبتلا به MIS-C برای SARS-CoV-2 rtPCR منفی بودند اما در عوض از نظر سرولوژی مثبت بودند. ایمونوگلوبولین با دوز بالا قبل از آزمایش سرولوژیکی می تواند یک عامل مخدوش کننده مهم باشد که ممکن است منجر به تست سرولوژیکی منفی کاذب در بین برخی از بیماران شود. مدلهای محاسباتی همچنین امکان خاصیت سوپرآنتیژنیک ناشی از موتیف ساختاری منحصربهفرد SARS-CoV-2 را نشان دادهاند که به عنوان محرکی برای آبشار التهابی عمل میکند و به رویدادی شبیه به سندرم شوک سمی میرسد. چنگ و همکاران همچنین تعامل قویتری بین سلولهای T انسانی و ویروس با جهش نادر (D838Y/N/E) در سویه اروپایی SARS-CoV-2 نشان دادهاند. شیوع بالاتر علائم گوارشی همانطور که در بررسی ما ذکر شد را می توان با بیان قابل توجه گیرنده آنزیم مبدل آنژیوتانسینوژن ۲ (ACE-2) در انتروسیت های تمایز یافته توضیح داد . مطالعه لامرز و همکاران با استفاده از ارگانوئیدهای روده کوچک انسان (hSIO) میل ترکیبی بالایی از ویروس SARS-CoV و SARS-CoV-2 به انتروسیت ها نشان داد. التهاب دستگاه گوارش را می توان به کموتاکسی مخاطی با واسطه CCL20، CCL28 نسبت داد و با افزایش نشانگرهای التهابی در خون مانند MUC4، MUC15 و FOLH1 در ارتباط است. به طور مشابه، در میوکاردیت نیز تمایل SARS-CoV-2 به اتصال به گیرنده های ACE-2 در قلب و عروق دیده میشود. درگیری پریکارد یا با تهاجم مستقیم SARS-CoV2 یا به دلیل محیط پیش التهابی ناشی مرتبط است. به طور کلی نشانگرهای التهابی اختلال عملکرد اندوتلیال مانند P2RX4، ECE2، CLEC14A، VEGFA با درگیری قلبی مرتبط هستند. برای جزئیات بیشتر به شکل ۴ مراجعه کنید.
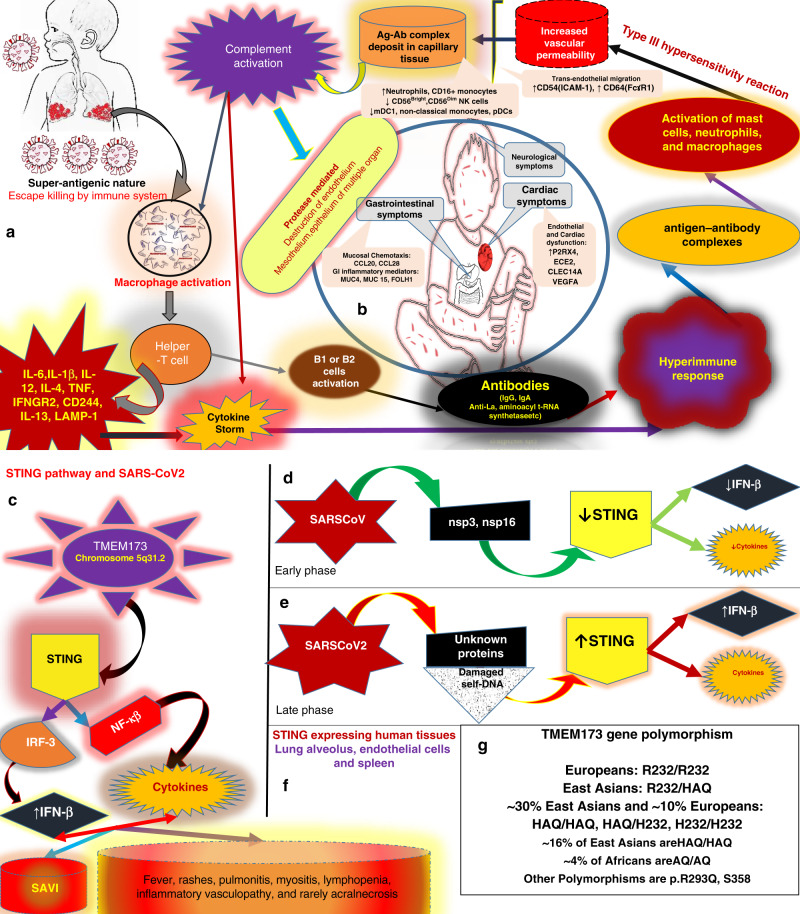
نقش مسیر STING
در حالی که فاز اولیه پاتوژنز MIS-C با واسطه SARS-CoV2 تا حد زیادی ناشناخته باقی مانده است، اما پاتومکانیسم های SARS-CoV به نقش احتمالی مسیر STING (محرک اینترفرون-گاما) اشاره می کنند. پروتئین STING، کدگذاری شده توسط ژن TMEM173 و بیان شده در آلوئول ها، سلول های اندوتلیال و طحال می تواند توسط بقایای DNA سلول های میزبان، DNA میتوکندری تخریب شده و همچنین ویروس های RNA فعال شود. فعالسازی ACE-2 با واسطه SARS-CoV-2 نیز این مسیر را تنظیم میکند. متعاقباً، انتشار گسترده ای از اینترفرون β و سیتوکین های ناشی از فعال سازی NF-κß و IRF-3 وجود دارد. این منجر به واسکولوپاتی مرتبط با STING با شروع در دوران نوزادی (SAVI) می شود که با تظاهراتی مانند تب، آسیب ریه، التهاب عروقی، میوزیت، تظاهرات پوستی، نکروز آکرال و آنوریسم شریانی مشخص می شود. پلی مورفیسم TMEM173 در میان زیر گروه های نژادی مختلف ممکن است دلیل تغییرات در تظاهرات بالینی و شدت تظاهرات بیماری باشد.
Kawasaki-MIS-C: عدم تطابق
ارتباط بین این دو موجودیت بیماری هنوز فرضی است، اگرچه تفاوتها آشکار است. میانگین سنی کودکان در این بررسی، ۸.۹ ± ۱.۹ سال بودده است که کاملاً با گروه سنی معمولی که بیماری کاوازاکی در آن ظاهر می شود، متفاوت است. مطالعه ۵ ساله نظارت ملی هلند توسط Take et al. میانگین سنی ۲.۴ سال را برای این بیماری نشان داده است. ۹ داده از سراسر جهان نشان می دهد که این بیماری در بین کودکان زیر پنج سال غالب است. برخلاف شیوع گسترده بیماری کاوازاکی در قاره آسیا، شیوع بیماری MIS-C چندان قابل توجه نبوده است، حتی اگر تعداد موارد COVID-19 نیز در این بخش از جهان بسیار قابل توجه بوده است. در واقع، در این بررسی، سیاهپوستان در مقایسه با آسیاییها به طور قابل توجهی شیوع بیشتری داشتند. اکثر موارد گزارش شده با معیارهای MIS-C معیارهای انجمن قلب آمریکا (AHA) را برای بیماری کاوازاکی برآورده نمیکنند. بروز مکرر علائم گوارشی، ویژگیهای عصبی، میوکاردیت و اختلال عملکرد بطن چپ همانطور که از این مرور مشهود است، تفاوتهای واقعی در تظاهرات بالینی این دو وضعیت بالینی را روشن میکند.
جنبه های کلیدی بررسی
از شواهد جمعآوریشده از این مرور سیستماتیک ما این ترکیب منحصربهفرد از بیماری کاوازاکیمانند که با یک کنسرسیوم مشخص با علائم گوارشی، تظاهرات عصبی شامل علائم مننژ، میوکاردیت با یا بدون اختلال عملکرد بطن چپ، و پریکارد علامتدار همراه است را به نام سندرم التهابی سیستمیک در COVID-19 یا SISCoV عنوان میکنیم. این امکان شناسایی سریعتر این موجودیت بالینی، فرصت برای تحقیقات مربوطه و مدیریت مبتنی بر شواهد را فراهم میکند و در نتیجه از مرگ و میر جلوگیری بیشتر میکند.
شکاف های تحقیقاتی
توزیع جغرافیایی گسترده مطالعات، طراحی مشاهدهای و عدم پیگیری برخی از عوامل کلیدی موثر بر کاهش استحکام این بررسی است. از آنجایی که اهداف در بین مطالعات مختلف متفاوت بود، نمایش داده ها در برخی از متغیرها کمتر بود. کمبود توزیع دقیق از نظر بیمار در بسیاری از مقالات منتشر شده مانع مهمی برای استفاده از تجزیه و تحلیل آماری پیشرفته بود. سیر طبیعی ناهنجاریهای عروق کرونر یک مرز ناشناخته باقی میماند که تنها در زمان معین از طریق مطالعات بعدی آشکار خواهد شد.
نتیجه
با ظهور کووید ۱۹ و متعاقب آن ظهور MIS-C، باید در میان کودکانی که به بخش اورژانس یا بخش مراقبت های ویژه کودکان مراجعه می کنند، هوشیاری جدی تری وجود داشته باشد. در بیمارانی که علائم گوارشی، شواهدی از نارسایی گردش خون، علائم سیستم عصبی مرکزی، اختلال عملکرد بطن چپ، و افیوژن پریکارد علامتدار وجود دارد، حتی اگر rtPCR برای SARS-CoV-2 منفی باشد، باید شاخص بالایی از سوء ظن حفظ شود. رعایت دستورالعمل های تشخیص و مدیریت که توسط WHO، UKRCPCH و CDC تعیین شده است، مهم است. درمان زودهنگام با ایمونوگلوبولین های داخل وریدی و آسپرین نتیجه مطلوبی دارد. گروه های خاصی از بیماران نیاز به درمان مجدد با IVIg دارند، در حالی که برخی دیگر نیاز به شروع داروهای سرکوب کننده سیستم ایمنی خط دوم دارند. ارزیابی پایه برای ناهنجاری های عروق کرونر یک جزء ضروری برای نظارت آینده را تشکیل می دهد. مرگ و میر ناشی از MIS-C معمولاً نادر است، به ویژه زمانی که به موقع تشخیص داده شود، به طور منطقی بررسی شود، و به طور روشمند درمان شود.

