خلاصه
یک مرد 32 ساله که هیچ بیماری سیستمیک شناخته شده قبلیای نداشت، 2 هفته پس از بهبودی از عفونت شدید کووید19، با رتینوپاتی یک طرفه Purtscher-like در چشم چپ خود مراجعه کرد. معاینه فوندوس نواحی سفید داخل شبکیه و تعداد کمی لکه cotton wool را نشان داد. یافتههای تصویربرداری چندوجهی با انسداد آمبولیک مویرگها که در رتینوپاتیPurtscher-like دیده میشود، سازگار بود. این مورد تأثیر فعالسازی آبشار انعقادی مربوط به ویروس را نشان میدهد که منجر به میکروواسکولوپاتی یکطرفه در بیمار ما شده است. این کیس به طیف اختلالات رتینوپاتی در COVID-19 می افزاید و نشان میدهد که استراتژی های غربالگری شبکیه باید برای بیمارانی که از عفونت شدید COVID-19 رنج می برند یا در حال بهبودی هستند ایجاد شود.
در سال سوم همهگیری نیز تظاهرات چشمی COVID- 19 همچنان در حال گسترش است. طیف علایم چشم اولیه کووید-19 ورم ملتحمه ولکه های گاه به گاه cotton wool بود. اما اکنون رتینوپاتی COVID-19 مرتبط با تغییرات میکروواسکولار یک طیف شناخته شده است. علتاختلالاتی چون انسداد عروق و آمبولی به فعال شدن مسیر ای کمپلمان نسبت داده شدهاند که باعث افزایش تشکیل لخته و تغییر مقاومت دربستر عروقی میشود که منجر به حالت پیش الته بی و تجمع پلاکتی میشود. این به نوبه خود منجر به میکرو ترومبوز و انفارکتوس می شود مشاهده شده است که رتینوپاتی COVID-19 در بیمارانی که از پنومونی شدید COVID-19 رنج می برند بیشتر است. مطالعه SERPICO ارتباط مستقیم شدت COVID-19با قطر ورید شبکیه را گزارش کرد.
ما یک مورد رتینوپاتی یک طرفه پورتچرمانند را در یک مرد 32 ساله، 2 هفته پس از درمان پنومونی شدید ناشی از کووید-19 گزارش میکنیم کهبه خاطر آن تحت مراقبت ویژه بود. این کیس به طیف رتینوپاتی COVID-19 می افزاید و بر ارتباط بین عفونت های شدید COVID-19 و طیفانسداد عروق شبکیه تاکید دارد.
کیس ریپورت
یک مرد 32 ساله بدون بیماری سیستمیک شناخته شده قبلی با تاری دید در چشم چپ خود (OS) به ما مراجعه کرد. این بیمار در هفتههای گذشته از پنومونی شدید COVID-19 رنج میبرد. بیمار به مدت 1 هفته تحت مراقبت ویژه بود. سطوح D-dimer، LDH و فریتین سرم او به ترتیب 2.0g/l، 1300 IU و 910 ug/L در زمان بستری در بخش مراقبتهای ویژه (ICU) بود. بیمار رمدسیویر و استروئید مصرف می کرد. او همچنین پلاسمای تازه منجمد را در طول مدت اقامتش در بیمارستان دریافت کرد.
بیمار پس از 2 هفته از ترخیص از ICU شاهد کاهش دید در چشم چپ خود بود. او 20/20 N6 (OD) و 20/160 N48 (OS) را به ما ارائه کرد. نقص نسبی مردمک آوران (RAPD) در چشم چپ مشاهده شد. ارزیابی فوندوس رنگ پریدگی خفیف دیسک گیجگاهی، لکههای Cotton Wool (CWS) و مناطقی از سفیدی شبکیه را نشان داد که در نزدیکی قطب خلفی قرار دارند [شکل. 1a]. هیچ خونریزی نقطهای در قطب خلفی یا پیرامونی مشاهده نشد.
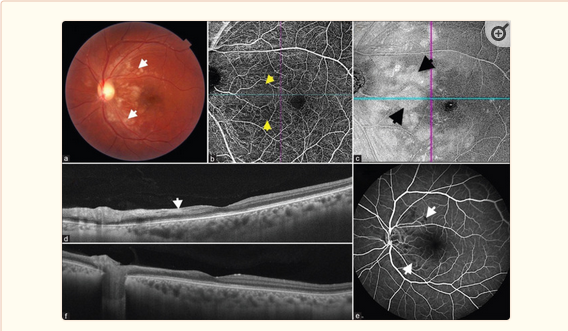
یک اسکن 6 × 6 میلی متر SS-OCTA (PLEX® Elite 9000; Carl Zeiss Meditec, Inc, Dublin, CA) نواحی از رگ های افتاده و نواحی خالی جریان مربوط به مناطق CWS و سفید شدن شبکیه را نشان داد [شکل. 1b]. یک تصویر ساختاری En Face نواحی مربوط به سفید شدن را در قطب خلفی نشان داد [شکل. 1c]. یک اسکن HD 51OCT مناطقی از ضخیم شدن و بازتاب بیش از حد لایه فیبر عصبی (NFL) را نشان داد [شکل. 1d]. آنژیوگرافی فلورسین فوندوس نواحی متعددی از هیپوفلورسانس را نشان داد، به ویژه زمانی تا عصب بینایی، که با ضخیم شدن شبکیه و بازتاب بیش از حد NFL مطابقت داشت [شکل. 1e]. یک میدان بینایی همفری (HVF) 24-2 کاهش میدان عمومی را نشان داد.
با توجه به بستری شدن اخیر در بیمارستان COVID-19، استروئیدها محدود شدند. بیمار تحت مشاوره قرار گرفت و داروهای ضد التهابی غیر استروئیدی (NSAIDs) را شروع کرد و پس از 2 ماه بررسی شد. بیمار با بهترین حدت بینایی اصلاح شده (BCVA) 20/20 N10 (OS) بهبود یافت. اسکن HD 51 کاهش ادم و سفید شدن شبکیه داخلی را [شکل. 1f] نسبت به بازدید قبلی در ناحیه باندل پاپیلوماکولار نشان داد.
بحث
با بیش از 5 میلیارد مورد در سراسر جهان، طیف SARS-CoV-2 از درگیری تنفسی به درگیری چند عضوی گسترش یافته است. Casagrande و همکاران در می 2020 وجود اسید نوکلئیک SARS-CoV-2 در شبکیه چشم انسان و زلالیه را تایید کرد. تائو و همکاران تایید کردند که فعال شدن گیرنده ACE2 منجر به پاسخ التهابی در سلول های اپیتلیال رنگدانه شبکیه (RPE) انسان می شود. فهرست طیفهای متنوع شبکیه کووید-۱۹ از CWS تا رتینوپاتی انسدادی در حال طولانی تر شدن است. پاتوژنز پیشنهادی برای این آسیب شناسی ها یا ناهنجاری های انعقادی ناشی از COVID-19 یا عفونت مستقیم ویروسی اندوتلیوم عروقی است که منجر به واسکولیت و در نتیجه پیامدها می شود.
ما یک مورد رتینوپاتی شبیه پورتچر یک طرفه را در یک بیمار که از ذات الریه شدید COVID-19 بهبود یافته بود گزارش می کنیم. بیمار تحت مراقبت ویژه با سطوح بالای نشانگرهای التهابی قرار داشت. بیمار در یک طوفان سیتوکین قرار داشت که در نتیجه غلظت غیرطبیعی بالای C5a است. این بیشتر منجر به یک محیط پروترومبوتیک و آمبولیک می شود. رتینوپاتی پورتچر مانند با پدیده آمبولیک شریان های مویرگی مرتبط است.
رحمان و همکاران یک مورد رتینوپاتی شبه پورتچر دو طرفه را در یک بیمار مبتلا به کووید-19 شدید و دچار انعقاد داخل عروقی منتشر گزارش کردند. بوتینی یک مورد رتینوپاتی شبه پورتچر دو طرفه (PLR) را پس از COVID-19 شدید گزارش کرد. بیمار ما پس از COVID-19 درگیری چشمی یک طرفه داشت. گزارشهای مورد قبلی رتینوپاتی شبه پورتچر در افراد مسنتری گزارش شده بود که سایر بیماریهای همراه مانند دیابت و فشار خون را نیز داشتند. از این رو ارتباط رتینوپاتی شبیه پورتچر با COVID-19 مبهم بود. با این حال، در این مورد، بیمار یک فرد سالم و بدون هیچ بیماری همراه بود. بیمار بدون علائم چشمی قبل از کووید-19 با یافته های خاص شبکیه و از دست دادن بینایی پس از عفونت های کووید-19 مراجعه کرد، که مستقیماً ارتباط تظاهرات را با عفونت کووید-19 مرتبط می کند.
عدم وجود خونریزی داخل شبکیه یا لکه های پاتوگنومیک در بیمار ما گزارش نشده است که ممکن است به دلیل تاخیر در گزارش، این یافته ها برطرف شده باشد. از ابتدای این بیماری همهگیر، زمانی که گزارشهای موردی اولیه تنها چند آسیبشناسی چشمی مانند ورم ملتحمه را توصیف میکردند، تغییر قابل توجهی در مشاهدات مشاهده شد. در ابتدا بیماری که به نظر می رسید تنها تأثیر محدودی بر چشم دارد، COVID-19 بعداً با موارد فاجعهبار اندوفتالمیت، انسداد عروق، و حتی موکورمایکوزیس همراه بود. بنابراین، گزارش هر گونه آسیب شناسی جدیدی که به این طیف اضافه می کند، اهمیت بسیاری دارد.
چنین مواردی همچنین بر اهمیت پروتکل غربالگری شبکیه به عنوان بخشی از نظارت منظم پس از COVID-19 به ویژه در بیمارانی که در ICU بستری شده اند تأکید می کند. این ارزیابی عوارض چشمی را کاهش داده و احتمالاً از کاهش چشمگیر بینایی جلوگیری می کند.
نتیجه
از زمان شروع همهگیری، گستره ی بیماریهای چشمی پس از کووید-۱۹ در حال افزایش است. در ابتدا تصور می شد که این بیماری خوش خیم باشد، اما بعداً به عنوان یک بیماری بالقوه تهدید کننده بینایی ظاهر شد که منجر به نابینایی و مثله شدن نیز می شود. این مورد اهمیت غربالگری شبکیه و نیاز برآورده نشده برای ایجاد پروتکل های غربالگری شبکیه را به ویژه در افراد مبتلا به بیماری متوسط تا شدید برجسته می کند.

