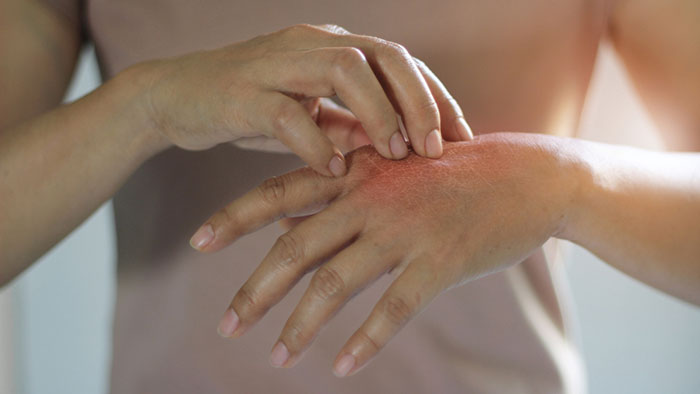
بیماری پسوریازیس، یک بیماری شایع پوستی است که، چرخه زندگی سلولهای پوستی را بهم میزند. پسوریازیس با افزایش سرعت ساخت سلول بر سطح پوست ، باعث بوجود آمدن تکه های نقره ای ضخیم و خارش دار، خشک و یا تکه های قرمز که گاهی اوقات دردناک هم هستند، میشود. این تکه ها بیشتر در نقاط اطراف پوست سر، آرنج و زانو ظاهر میشوند. برای بعضی از افراد بیماری پسوریازیس فقط آزاردهنده است، اما برای بعضی دیگر این بیماری بخصوص اگر با ورم مفاصلهمراه باشد، باعث از کار افتادگی میشود.
علایم ابتلا به بیماری پسوریازیس
علایم پسوریازیس میتواند بین افراد مختلف، متفاوت باشد و شامل یک یا چندتا از نشانه های زیر شود:
- تکه های قرمز روی پوست که با فلسهای نقرهای پوشیده شده است.
- نقاط کوچک پوسته پوسته شده (معمولا در کودکان دیده میشود).
- پوست خشک و ترک خورده که ممکن است خونریزی هم بکند.سس
- خارش، سوزش و یا درد در نقاطی از پوست.
- ناخن ضخیم، سوراخ شده و یا برآمده.
- مفاصل متورم و سفت شده.
نواحی مبتلا به پسوریازیس میتوانند شامل قسمتهای کوچک شوره مانند تا تکه های بزرگ که کاملا قسمت درگیر (مثلا دستها) را میپوشانند، باشد. انواع متعادل پسوریازیس فقط آزاردهنده هستند، درحالیکه انواع سخت و شدید آن باعث ازکار و شکل افتادگی ناحیه میشود.
بعضی از انواع پسوریازیس شامل:
- پسوریازیس پلاکی (Plaque psoriasis):این نوع از پسوریازیس شایع ترین نوع این بیماری است و حدودا ۹۰ درصد مبتلایان به پسوریازیس از این نوع از بیماری رنج میبرند. نشانههای آن شامل، جراحات و زخم های پوستی خشک و قرمز میشود، که با فلسهای نقرهای پوشیده شدهاند. هرچند ناحیه خاصی مخصوص این نوع از بیماری نیست و این بیماری میتواند در همه جای بدن ظاهرشود، اما معمولا پسوریازیس پلاکی در آرنج، زانو و پوست سر خود را نشان میدهد. پلاکها میتوانند خشک و خارشدار باشند. در مراحل پیشرفته و شدید بیماری، پوست دور مفاصل ممکن است، تکه شده و خونریزی نماید.
- پسوریازیس پوست سر (Scalp psoriasis):این نوع پسوریازیس میتواند تنها در بخشی از پوست سر و یا همه نواحی پوست سر خود را نشاندهد. دربعضی از افراد مبتلا به پسوریازیس پوست سر، ناحیه شدیدا خارش دارد. در موارد پیشرفته بیماری میتواند باعث ریزش موی موقتی شود، که با درمان بیماری ریزش مو هم بهبود مییابد.
- پسوریازیس ناخونی (Nail psoriasis):تقریبا نصف افراد مبتلا به پسوریازیس، بیماری بر ناخونهایشان تاثیر میگذارد. پسوریازیس میتواند باعث سوراخ شدن و یا غیرعادی شدن ناخنهای شما (رشد بیش از حد، رفتن رنگ ناخن و حتی جداشدن ناخن ازدست) بشود.
- پسوریازیس قطرهای (Guttate psoriasis):این نوع از پسوریازیس باعث بوجود آمدن نقاطی کوچک شبیه قطره برروی، قفسه سینه، دستها، پا و پوست سر میشود. معمولا پسوریازیس قطرهای بعد از چند قزره از بین میرود، هرچند که در بعضی از افراد بیماری پیشرفت کرده و به پسوریازیس پلاکی تبدیل میشود. این نوع از پسوریازیس بعضی اوقات بعد از عفونت گلو در کودکان و نوجوانان بوجود میآید.
- پسوریازیس معکوس (Inverse psoriasis):عموما این بیماری زیربغل، کشاله ران، زیر پستان و دور نواحی جنسی رخ میدهد. پسوریازیس معکوس باعث بوجود آمدن، تکههای نرم و قرمز و پوست ملتهب در آن ناحیه میشود. این نوع بیماری در افراد چاق شایع تر است و با عرق کردن و یا مالیدنش بدتر میشود.
دلایل ابتلا به پسوریازیس
دلیل اصلی ابتلا به پسوریازیس هنوز معلوم نیست، اما عواملی که در ادامه بیان میشوند، معمولا بیشترین تاثیر را در ابتلا به بیماری پسوریازیس داشتهاند، این عوامل شامل:
- سابقه خانوادگی و ژنتیک
- عفونت از جمله عفونت گلو یا برفک دهان
- صدمه به پوست، ازجمله بریدن ست و یا نیش حشرات
- استرس
- هوای سرد
- سیگارکشیدن
- مصرف زیاد الکل
- داروهایی خاص از جمله داروهای درمان بیماری دوقطبی،فشارخون بالا، داروهای ضدمالاریا و…
- چاقی
درمان بیماری پسوریازیس با روشهای طبیعی
هرچند درمانهای خانگی نمیتوانند بیماری را شفا دهند و از بین ببرند، اما میتوانند به بهتر شدن آن کمک کنند. این موارد شامل:
- حمام کردن روزانه.اینکار میتواند به برداشتن نقاط و تکههای خشک میشود و پوست ملتهب را آرام میکند. سعی کنید ۱۵ دقیقه در وان بمانید و همچنین از آب داغ و صابونهای خشک استفاده نکنید. آب ولرم و صابونهای معمولی که چربی و روغن هم در خود دارند مناسب است. اضافه کردن روغن حمام، نمک فرنگی اصل یا نمک دریای مرده هم میتواند، به درمان کمک کند.
- استفاده از مرطوب کننده.پس از حمام پوست خود را با مالیدن مرطوب کننده مبتنی برپماد برروی آن مرطوب نمایید. همچنین در روزهای سرد و خشک میبایست چندین بار در روز پوست خود را مرطوب نمایید.
- قراردادن پوست در برابر مقدار کمی آفتاب.دقت کنید که آفتاب زیاد میتواند برای بدن مضر باشد و بیماری را نیز بدتر کند. همچنین در هنگام آفتاب گرفتن از کرمهای ضدآفتاب استفاده کنید.
- پوشاندن نواحی تحت تاثیر در هنگام خواب.
- دوری از مصرف الکل.
- رژیم غذایی سالم.
پسوریازیس (به فرانسوی: Psoriasis)، صدفک[۱] یا داءالصدف بیماری پوستی مزمن خودایمنی است. این بیماری هنگامی رخ میدهد که دستگاه ایمنی بدن سیگنالهای اشتباهی میفرستد. این سیگنالها باعث افزایش سرعت چرخهٔ رشد سلولهای پوست میشود؛ یعنی افزایش بیش از حد سلولهای پوستی از میزان ریختن آنها. پسوریازیس واگیردار نیست.[۲]
پنج نوع اصلی پسوریازیس، پلاکی، خالدار، معکوس، پوسچولار و اریترودرمیک میباشد. شایعترین آن پسوریازیس پلاک مانند است که با ناحیههایی قرمز رنگ با پوششی نقرهای و سفید از سلولهای مردهٔ پوست مشخص میشود. پسوریازیس در هر نقطهای از بدن مانند زانو، آرنج، پوست سر و کف دست و پا میتواند مشاهده شود و با سایر شرایط جسمی جدی مانند دیابت، بیماریهای قلبی و افسردگی در ارتباط است. حدود ۳۰ درصد از افراد مبتلا به پسوریازیس به آرتریت پسوریاتیک مبتلا میشوند.[۲]
باور بر این است که پسوریازیس یک بیماری ژنتیکی است[۳] و محرکهای آن استرس، صدمه به پوست، برخی داروها و عفونت میباشد.[۴] پسوریازیس اغلب در سنین جوانی شروع میشود، اما میتواند در هر سنی از دوران نوزادی تا سنین کهولت شروع شود. زنان و مردان تقریباً به یک نسبت به این بیماری مبتلا میشوند.[۵]
در حال حاضر این بیماری درمان قطعی ندارد، اما داروهای بسیاری وجود دارند که با استفاده از آنها، پسوریازیس کنترل میشود.[۵] انواع روشهای کنترل پسوریازیس عبارتند از: درمانهای موضعی، نور درمانی، داروهای سیستمیک، بیولوژیک و طب مکمل و جایگزین.[۶] پسوریازیس اگر چه آزار دهنده است ولی در صورت درمان مناسب و رعایت دستورهای پزشکی، میتوان با آن کنار آمد و بیماری را کنترل کرد.[۷] حدود ۲٪[۵] و بیش از ۱۲۵ میلیون نفر در سراسر جهان پسوریازیس دارند و ۲۹ اکتبر (۷ آبان) روز جهانی پسوریازیس میباشد.
محتویات
بیماریزایی
پسوریازیس یک بیماری مرتبط با دستگاه ایمنی بدن است. در طی این بیماری دستگاه ایمنی با ارسال سیگنالهای معیوب موجب تسریع رشد سلولهای پوست میشود. در واقع در حالت عادی سلولهای پوست بطور دائم از لایههای زیرین به طرف سطح حرکت کرده، در آنجا هستههای خود را از دست داده و بصورت پوستههای مرده از بدن دفع میشوند. این روند بطور معمول حدود یک ماه به طول میانجامد، اما در جریان پسوریازیس، چرخهٔ حیات سلولهای پوست بر اثر همان اشکالات دستگاه ایمنی، سرعت یافته، در نتیجه چندین لایه سلول مرده در سطح پوست تجمع پیدا میکنند که همان پوستههای پسوریازیس را تشکیل میدهند.[۵]
علائم
علائم پسوریازیس میتواند بین افراد مختلف، متفاوت باشد و شامل یک یا چند از نشانههای زیر شود:
- تکههای قرمز روی پوست که با فلسهای نقرهای پوشیده شده است.
- نقاط کوچک پوسته پوسته شده (معمولا در کودکان دیده میشود).
- پوست خشک و ترک خورده که ممکن است خونریزی هم بکند.
- خارش و سوزش در نقاطی از پوست.
- ناخن ضخیم، سوراخ شده یا برآمده.
- مفاصل متورم و سفت شده (آرتریت پسوریاتیک).[۹]
تشخیص
پسوریازیس اغلب با معاینه بالینی تشخیص داده میشود و هیچ تست خونی برای تشخیص آن وجود ندارد، هر چند گاهی اوقات انجام برخی آزمایشها برای یافتن علل شعلهور کنندهٔ آن ضروری است. در هر حال در موارد مشکوک، میتوان از بیوپسی پوست استفاده کرد. در این روش پزشک با بریدن تکهٔ کوچکی از پوست و بررسی آن زیر میکروسکوپ، بیماری را تشخیص میدهد.[۵] پسوریازیس ممکن است با درماتیت (اگزما) اشتباه گرفته شود.
انواع پسوریازیس
پنج نوع پسوریازیس وجود دارد. یادگیری بیشتر در مورد نوع پسوریازیس خود کمک خواهد کرد که بهترین درمان برای شما تعیین شود.
پسوریازیس پلاکی
پلاک پسوریازیس، یک مرکز نقرهای احاطه شده توسط یک مرز قرمز میباشد.
بازوی فردی که با پسوریازیس پلاکی پوشش داده شده است.
پسوریازیس پلاکی (Plaque Psoriasis) (پسوریازیس والگاریس) رایجترین شکل از بیماری است و به صورت تکههای برآمده و قرمز پوشش داده شده با یک لایهٔ سفید نقرهای از سلولهای پوست مرده به نظر میرسد. این تکه یا پلاک اغلب در پوست سر، زانو، آرنج و کمر ظاهر میشود. آنها اغلب خارشدار و دردناک هستند، و میتوانند خونریزی کنند.
خالدار
نوشتار اصلی: پسوریازیس خالدار
پسوریازیس خالدار (Guttate) یا قطرهای یک نوع از پسوریازیس است که به صورت ضایعات نقطه مانند کوچک به نظر میرسد. پسوریازیس خالدار اغلب در دوران کودکی یا جوانی شروع میشود، و میتواند توسط یک عفونت استرپتوکوکی باعث شده باشد. این نوع شایعترین پسوریازیس، پس از پسوریازیس پلاکی است. حدود ۱۰ درصد از افرادی که به پسوریازیس مبتلا میشوند، پسوریازیس خالدار دارند.
معکوس
پسوریازیس معکوس (Inverse) یا فلکسورال به صورت ضایعات قرمز در روی بدن مانند پشت زانو، زیر بغل یا در کشاله ران است. ممکن است صاف و براق به نظر برسد. بسیاری از مردم از نوع دیگری از پسوریازیس در جای دیگر در بدن در همان زمان مبتلا هستند.
پوسچولار
نوشتار اصلی: پسوریازیس پوسچولار منتشر
پسوریازیس پوسچولار (Pustular) یا چرکدانهای که با جوشهای چرکی سفید (تاول چرک غیر عفونی) احاطه شده توسط پوست قرمز به نظر میرسد. چرک متشکل از سلولهای سفید خوناست. این یک عفونت نیست، و مسری نمیباشد.
اریترودرمیک
پسوریازیس اریترودرمیک (Erythrodermic) به صورت خاص شکل التهابی پسوریازیس است که اغلب بر بیشتر سطح بدن تأثیر میگذارد. این ممکن است که در ارتباط با پسوریازیس پوسچولر von Zumbusch رخ میدهد. این یک نوع نادر از پسوریازیس است و یک بار یا بیشتر در طول عمر ۳ درصد از افرادی که پسوریازیس دارند رخ میدهد. به طور کلی در افرادی که پلاک پسوریازیس ناپایدار به نظر میرسد. این به این معنی است که ضایعات به وضوح تعریف نشده است. گستردگی، قرمزی آتشین و لایه برداری از پوست مشخصهٔ این فرم از پسوریازیس است. خارش شدید و درد اغلب با آن همراه است.
افراد با شعلهور شدن پسوریازیس اریترودرمیک باید فوراً به دکتر مراجعه کنند، این شکل از پسوریازیس میتواند تهدید کنندهٔ زندگی باشد.[۲]
مکانهای پسوریازیس
پسوریازیس میتواند در هر نقطهای از بدن مانند بر روی پلک، گوش، دهان و لبها، چینهای پوست، دست و پا، و ناخن خود را نشان دهد. پوست در هر یک از این سایتها متفاوت است و نیاز به درمانهای مختلف دارد.
نور درمانی یا درمانهای موضعی اغلب زمانی که پسوریازیس به یک بخش خاص از بدن محدود است استفاده میشود. با این حال، پزشکان ممکن است داروهای خوراکی یا تزریقی را تجویز کنند اگر پسوریازیس تا حد زیادی کیفیت زندگی یک شخص را تحت تأثیر قرار داده باشد. درمانهای مؤثر در دسترس هستند، بدون توجه به جایی که خود پسوریازیس قرار گرفته است.[۲]
پوست سر
حداقل نیمی از تمام افرادی که به پسوریازیس مبتلا هستند آن را بر روی پوست سر خود دارند.
پسوریازیس پوست سر میتواند بسیار ملایم، خفیف، با پوسته پوسته شدن کم باشد. همچنین میتواند بسیار شدید با ضخامت و پوست سر پوشیده شده از پلاک باشد. پسوریازیس میتواند فراتر از خط مو بر روی پیشانی، پشت گردن و اطراف گوشها گسترش یابد.
سایر اختلالات پوستی مانند درماتیت سبورهای، ممکن است مشابه پسوریازیس پوست سر باشد. با این حال، پسوریازیس پوست سر، پودری با برق نقرهای به نظر میرسد، در حالی که درماتیت سبورهای زرد و چرب به نظر میرسد.
درمان پسوریازیس پوست سر بستگی به شدت بیماری، بلندی موها و طرز زندگی بیمار دارد. طیف گستردهای از شامپوها، روغنها مانند روغن بادام، محلولها و اسپریها برای این منظور تهیه شده است که اکثراً محتویکورتون یا قطران هستند. بیمار باید از شستشوی زیاد سر با شامپو و خراشیدن پوست سر خودداری کند.[۷]
در پسوریازیس پوست سر کوتاه کردن یا تراشیدن مو باعث تأثیر بیشتر درمانهای موضعی و نور درمانی میشود.
صورت
پسوریازیس صورت اغلب بر ابرو، پوست بین بینی و لب بالا، پیشانی بالا و خط مو تأثیر میگذارد. با پسوریازیس در صورت و اطراف آن باید به دقت برخورد شود چون پوست در اینجا حساس است.[۲]
در پسوریازیس صورت استفاده گاه به گاه استروئیدهای موضعی خفیف، که کورتیکواستروئیدها نیز نامیده میشود، ممکن است مؤثر باشد. درمانهای دیگر شامل کلسیپوتریول، تازاروتین، محصولات کراتولیتیک (جدا کنندههای پوسته) و نور ماوراء بنفش هستند. کلسیپوتریول و تازاروتین میتواند تحریک کننده باشد، بنابراین شما باید با دکتر خود برای پیدا کردن راهی برای رفع این نگرانی صحبت کنید.
سازمان غذا و داروی آمریکا (FDA) دو داروی تاکرولیموس و پیمکرولیموس را برای درمان اگزما تأیید کرده است که بسیاری از متخصصین پوست دریافتهاند که برای درمان پسوریازیس در چهره یا دیگر مناطق حساس به خوبی کار میکند.[۱۱]
دست و پا
پسوریازیس کف دست
شعلهور شدن ناگهانی پسوریازیس در دستها و پاها به سرعت و با دقت باید درمان شود. در برخی از موارد، ترک خوردگی، تاول و تورم همراه با عود آن وجود دارد.[۲]
ناخن
تغییرات ناخن در تا ۵۰ درصد از افراد مبتلا به پسوریازیس و حداقل ۸۰ درصد از افراد مبتلا به ورم مفاصل پسوریاتیک رخ میدهد.[۲] پسوریازیس میتواند باعث سوراخ شدن یا غیرعادی شدن ناخنها (رشد بیش از حد، رفتن رنگ ناخن و حتی اونیکولیز یعنی جدا شدن ناخن از بستر) بشود.[۹] اصولاً درمان پسوریازیس ناخن مشکل است.[۷]
پسوریازیس تناسلی
رایجترین نوع پسوریازیس در منطقهٔ تناسلی پسوریازیس معکوس است، اما انواع دیگر پسوریازیس میتواند بر روی اندام تناسلی به خصوص در مردان ظاهر شود. پسوریازیس تناسلی نیاز به درمان دقیق و مراقبت دارد.[۲]
پوستهای چیندار
پسوریازیس معکوس میتواند در پوستهای چیندار مانند زیر بغل و زیر سینه رخ دهد. این شکل از پسوریازیس اغلب با مالش و عرق کردن تحریک میشود.[۲]
در حالی که دانشمندان هنوز نمیدانند که دقیقاً چه چیزی باعث پسوریازیس است، ما میدانیم که دستگاه ایمنی و ژنتیک نقش عمدهای در توسعه آن دارند.[۲]
دانشمندان معتقدند که دست کم ۱۰ درصد از جمعیت عمومی یک یا بیشتر، از ژنهایی که باعث ایجاد یک زمینه به پسوریازیس میشود را به ارث میبرند. با این حال، تنها ۲ الی ۳ درصد از جمعیت دارای این بیماری است. محققان بر این باورند که یک فرد برای ابتلا به پسوریازیس، باید ترکیبی از ژنهایی که باعث پسوریازیس میشود را داشته و در برابر عوامل خارجی خاص شناخته شده به عنوان «محرک» قرار گرفته باشد.[۴]
دستگاه ایمنی
پسوریازیس یک بیماری خود ایمنی است. شرایط خود ایمنی در نتیجه حمله بدن به خودش است. در مورد پسوریازیس، سلولهای سفید خون شناخته شده به عنوان سلولهای T به اشتباه به سلولهای پوست حمله میکنند.
در یک بدن معمولی، سلولهای سفید خون مستقر برای حمله و از بین بردن باکتریهای مهاجم و مبارزه با عفونت هستند. این حمله اشتباه باعث میشود که روند تولید سلولهای پوست بیش از حد شود. تولید سلول پوست با سرعت بالا باعث میشود سلولهای جدید پوست با سرعت بیش از حد توسعه یابند. آنها در سطح پوست تحت فشار قرار میگیرند، جایی که آنها شمعور میشوند.
این نتایج در پلاکهایی هستند که رایجترین همراه پسوریازیس است. حمله به سلولهای پوست باعث قرمزی، و توسعه نواحی ملتهب پوست میشود.[۱۲]
ژنتیک
باور بر این است که پسوریازیس یک بیماری ژنتیکی است، هر چند محققان دقیقاً نمیدانند که چگونه پسوریازیس از یک نسل به نسل دیگر منتقل میشود. الگوی وراثت احتمالاً شامل چندین ژن یا ترکیبی از بسیاری از ژنها است.
در حدود یک سوم از افراد مبتلا به پسوریازیس گزارش سابقهٔ خانوادگی این بیماری را داشتهاند. اگر یکی از والدین پسوریازیس داشته باشد، کودک به احتمال ۲۵ درصد به پسوریازیس مبتلا میشود. اگر هر دو پدر و مادر پسوریازیس داشته باشند، یک کودک به احتمال حدود ۶۵ درصد به این بیماری مبتلا میشود.
مطالعات از دوقلوهای همسان مبتلا به پسوریازیس نشان میدهد که پسوریازیس حداقل تا حدی ژنتیکی است. اما این مطالعات نیز تقویت پیچیدگی پسوریازیس را به همراه داشته است. در حدود یک سوم از دوقلوهای همسان که در آنها پسوریازیس وجود داشته است، تنها یکی از دوقلوها بیماری را داشته و این نشان میدهد که عوامل زیستمحیطی یا محرک در ابتلا به پسوریازیس نقش بازی میکنند. این نظریه وجود دارد که پسوریازیس از ترکیبی از ژنها و نیروهای خارجی باعث میشود. هنگامی که ژنهای مسئول برای پسوریازیس کشف شوند، الگوی وراثت ممکن است بهتر درک شود.[۳]
کار با نمونههای DNA از یک خانوادهٔ بزرگ شامل بسیاری از افراد مبتلا به پسوریازیس، یک جهش ژنی به نام CARD14 را شناسایی کرده است که منجر به پسوریازیس پلاکی میشود.[۴]
محرکها
محرک پسوریازیس جهانی نیست. چه بسا ممکن است آنچه باعث پسوریازیس یک نفر میشود، بر دیگری تأثیر نمیگذارد. محرکهای ایجاد پسوریازیس عبارتند از: استرس، صدمه به پوست، برخی داروها و عفونت.
استرس
استرس میتواند باعث شروع پسوریازیس برای اولین بار یا تشدید پسوریازیس موجود شود. آرامش و کاهش استرس ممکن است به پیشگیری از استرس حاصل از تأثیر پسوریازیس کمک کند.
صدمه به پوست
پسوریازیس میتواند در مناطقی از پوست که آسیب دیده یا دچار آسیبهای روانی شدهاند به نظر برسد. این پدیدهٔ کوبنر نامیده میشود. واکسیناسیون، آفتاب سوختگی و خش همه میتوانند موجب راهاندازی پاسخ کوبنر شوند. پاسخ کوبنر میتواند درمان شود اگر به موقع عمل کنید.
داروها
برخی داروها با تحریک پسوریازیس در ارتباط هستند، از جمله:
لیتیم: مورد استفاده برای درمان افسردگی، جنون و سایر اختلالات روانی میباشد. لیتیوم باعث تشدید پسوریازیس در حدود نیمی از افراد مبتلا به پسوریازیس که آن را مصرف میکنند میشود.
داروهای ضد مالاریا: Plaquenil، کیناکرین، کلروکین و هیدروکسی کلروکین ممکن است باعث شعلهور شدن پسوریازیس شوند، معمولاً ۲ تا ۳ هفته پس از مصرف دارو پسوریازیس گرفته شده است. هیدروکسی کلروکینکمترین میزان بروز عوارض جانبی را دارد.
پروپرانولول: این درمان فشار خون بالا باعث بدتر شدن پسوریازیس در حدود ۲۵ تا ۳۰ درصد از بیماران مبتلا به پسوریازیس که آن را استفاده کردهاند شده است. معلوم نیست که تمام داروهای فشار خون بالا (مسدود کنندهٔ بتا) باعث بدتر شدن پسوریازیس شوند، اما ممکن است که بالقوه توان آنرا داشته باشند.
کویندین: این داروی قلب گزارش شده است که باعث بدتر شدن برخی از موارد پسوریازیس شده است.
ایندومتاسین: این یک داروی ضد التهابی غیر استروئیدی برای درمان آرتریت است. این دارو برخی از موارد پسوریازیس را بدتر کرده است. سایر ضد التهابها معمولاً میتواند جایگزین شود. اثرات منفی دارو معمولاً کم است هنگامی که آن را به درستی استفاده کرده باشید. در هر حال عوارض جانبی آن معمولاً با منافع آن در ورم مفاصل پسوریاتیک همراه است.
عفونت، میکروبها و اچآیوی[ویرایش]
هر چیزی که میتواند سیستم ایمنی بدن را تحت تأثیر قرار دهد به پسوریازیس تأثیر میگذارد. به طور خاص، عفونت استرپتوکوکی (گلو درد) با پسوریازیس خالدار همراه است. گلو درد اغلب با شروع اولین پسوریازیس خالدار در کودکان همراه است. شما ممکن است شعلهور شدن پسوریازیس بعد از یک گوش درد، برونشیت، التهاب لوزهها یا عفونتهای تنفسی را بیش از حد تجربه کنید.
این غیر معمول نیست برای اینکه کسی به یک شعلهور شدن پسوریازیس بدون علائم گلو درد دچار شود. صحبت با دکتر در مورد گرفتن تست گلو درد در صورت شعلهور شدن پسوریازیس لازم است.[۴]
پسوریازیس ممکن است با استعمار پوست یا روده توسط استافیلوکوکوس اورئوس، مالاسزیا، و کاندیدا آلبیکنس بدتر شود.
نرخ پسوریازیس در افراد HIV مثبت مانند افراد HIV منفی است، با این حال، پسوریازیس در افراد آلوده به اچ آی وی گرایش به شدت بیشتر دارد.[۱۳]
سایر محرکهای محتمل
اگر چه از نظر علمی اثبات نشده، برخی از افراد مبتلا به پسوریازیس گمان میبرند که آلرژی، رژیم غذایی و آب و هوا محرک پسوریازیس آنهاست.[۴]
مکانیزم
پسوریازیس با یک رشد غیرطبیعی بیش از حد و سریع مشخص لایهٔ اپیدرمی پوست همراه است. تولید غیرطبیعی سلولهای پوستی (به خصوص در زمان ترمیم زخم) و بیش از حد بودن سلولهای پوست دنبالهای از حوادث آسیب شناختی در پسوریازیس میباشد. در پسوریازیس سلولهای پوست هر ۵–۳ روز به جای معمول ۳۰–۲۸ روز جایگزین میشوند. این تغییرات از بلوغ زودرس کراتینوسیت ناشی از آبشار التهابی در درم شامل سلولهای دندریتیک، ماکروفاژها، و لنفوسیتهای تی (سه زیرگروه از سلولهای سفید خون) بوجود میآیند. این سلولهای ایمنی از حرکت درم به اپیدرم و ترشح سیگنالهای شیمیایی التهابی (سایتوکاین) مانند عامل نکروز توموری آلفا، اینترلوکین ۱β، اینترلوکین ۶ و اینترلوکین ۲۲ بوجود میآیند. این ترشح سیگنالهای التهابی هستند که سلولهای کراتینوسیت را به تکثیر تحریک میکنند. این یک فرضیه است که پسوریازیس شامل نقص در سلولهای T تنظیمی، و در سایتوکین نظارتی اینترلوکین ۱۰ میباشد.
جهشهای ژن پروتئینهای درگیر در توانایی پوست به عنوان یک مانع عمل در نشانگر حساسیت برای توسعه پسوریازیس شناخته شده است.
DNA یک محرک التهابی در بیماری پسوریازیس است و تحریک گیرندههای روی سلولهای دندریتیک خاص، که به نوبهٔ خود تولید سایتوکین اینترفرون α میکند. در پاسخ به این پیامهای شیمیایی از سلولهای دندریتیک و سلولهای T، همچنین سلولهای کراتینوسیت سیتوکینهایی را ترشح میکنند به عنوان اینترلوکین ۱، اینترلوکین ۶ و فاکتور نکروز توموری-α، که به سیگنال سلولهای التهابی در پایین دست میرسند و تحریک التهاب اضافی میکنند.
سلولهای دندریتیک پل دستگاه ایمنی ذاتی و دستگاه ایمنی تطبیقی بدن است. آنها در ضایعات پسوریازیس افزایش مییابند و موجب تکثیر سلولهای T و سلولهای نوع ۱ کمک کنندهٔ T (سلولهای Th1) میشوند. ایمونوتراپی هدفمند و همچنین پسورالن و فرابنفش (PUVA) درمانی میتواند تعداد سلولهای دندریتیک را کاهش دهد و به نفع یک لنفوسیت تی کمککننده در الگوی ترشح سیتوکین بیش از یک پروفایل سیتوکین سلول وابسته به Th1/Th17 عمل کند. سلولهای T پسوریاتیک از درم به اپیدرم حرکت میکنند و اینترفرون γ و اینترلوکین ۱۷ ترشح میکنند. اینترلوکین ۲۳ به القاء تولید اینترلوکین ۱۷ و اینترلوکین ۲۲ شناخته شده است. آثار اینترلوکین ۲۲ در ترکیب با اینترلوکین ۱۷ برای وادار کراتینوسیت به ترشح سایتوکاین نوتروفیل-جذب عمل میکند.[۱۳]
ریختشناسی
| نوع پسوریازیس | کد ICD-10 |
| پسوریازیس ولگاریس | L40.0 |
| پسوریازیس پوسچولر منتشر | L40.1 |
| زنجیره اکردرمایتس | L40.2 |
| پوستولوزیس کف دست و پا | L40.3 |
| پسوریازیس خالدار | L40.4 |
| ورم مفاصل پسوریاتیک | L40.50 |
| اسپوندیلیت پسوریاتیک | L40.53 |
| پسوریازیس معکوس | L40.8 |
پسوریازیس به عنوان یک اختلال پاپولواسکواموس طبقهبندی شده و معمولاً بیشتر به دستههای مختلف بر اساس ویژگیهای بافت تقسیم میشود. انواع آن شامل پلاک، پوسچولر، خالخال، و پسوریازیس خمشی میباشد. هر فرم دارای یک کد ICD-10 اختصاص داده شده به آن است. پسوریازیس همچنین میتواند به انواع غیر پوسچولر و پوسچولر طبقهبندی شود.
پاتوژنز
یکی دیگر از طرحهای طبقهبندی عوامل ژنتیکی و جمعیت شناختی را در نظر میگیرد. نوع ۱ دارای سابقهٔ خانوادگی مثبت، قبل از سن ۴۰ سالگی شروع میشود، و با وجود پادگن گلبول سفید انسانی، HLA-Cw6 همراه است. در مقابل، نوع ۲ سابقهٔ خانوادگی را نشان نمیدهد، قبل از سن ۴۰ سالگی شروع میشود و با HLA-Cw6 همراه نیست. نوع ۱ برای حدود ۷۵٪ از افراد مبتلا به پسوریازیس اتفاق میافتد.
طبقهبندی پسوریازیس به عنوان یک بیماری خود ایمنی بحث قابل توجهی را برانگیخته است. محققان توصیف متفاوت از پسوریازیس و آرتریت پسوریاتیک مطرح کردهاند. برخی از نویسندگان آنها را به عنوان بیماریهای خود ایمنی طبقهبندی کردهاند در حالی که دیگران آنها را از بیماریهای خود ایمنی متمایز و از آن به عنوان بیماریهای التهابی با واسطه ایمنی یاد میکنند.
شدت
توزیع شدت
اتفاق نظری در مورد چگونگی طبقهبندی شدت پسوریازیس وجود دارد. پسوریازیس خفیف به عنوان یک درصد از سطح بدن (BSA≤۱۰) تعریف شده است، شاخص شدت منطقه پسوریازیس (PASI) نمرهٔ ≤ ۱۰، و شاخص کیفیت زندگی پوست (DLQI) نمرهٔ ≤ ۱۰. پسوریازیس متوسط تا شدید توسط همان گروه به عنوان (BSA>۱۰) یا نمرهٔ (PASI>۱۰) و نمرهٔ (DLQI>۱۰) تعریف شده است. DLQI یک ابزار با ۱۰ سؤال برای اندازهگیری تأثیر بیماریهای مختلف پوستی در عملکرد روزانه است. محدودهٔ نمرهٔ DLQI از ۰ (حداقل اختلال) تا ۳۰ (حداکثر اختلال) و با هر پاسخ ۳–۰ نمره اختصاص داده میشود. نمرات بالاتر نشان دهندهٔ اختلال اجتماعی یا شغلی بیشتر است.
شاخص شدت منطقهٔ پسوریازیس (PASI) ابزاری است که به طور گسترده برای اندازهگیری پسوریازیس استفاده میشود. PASI ارزیابی شدت ضایعات و منطقهٔ تحت تأثیر و ترکیب این دو عامل به یک نمره تک از ۰ (بدون بیماری) تا ۷۲ (حداکثر بیماری) میباشد. با این وجود، PASI میتواند بیش از حد سنگین برای استفاده خارج از پژوهش باشد که به تلاش برای ساده کردن شاخص برای استفادهٔ بالینی منجر شده است.[۱۳]
درمان
نمودار شماتیک از درمان پسوریازیس
| گزینههای درمانی برای پسوریازیس[۱۴] | |||
| درمانهای موضعی (پماد، کرم، لوسیون،
ژل، یا کف اعمال شده به پوست) |
ویتامین D3 آنالوگ | ||
| کورتیکواستروئیدها به عنوان مثال، بتامتازون و هیدروکورتیزون |
|||
| آنترالین/دیترانول | |||
| رتینوئیدهای موضعی | |||
| فتوتراپی (درمان با نور فرابنفش) | |||
| درمانهای سیستمیک
(قرص یا تزریق/وریدی) |
متوتروکسات | ||
| سیکلوسپورین | |||
| اسیترتین | |||
| داروهای بیولوژیک | |||
| مولکولهای کوچک خوراکی | |||
در حال حاضر این بیماری درمان قطعی ندارد، اما داروهای بسیاری وجود دارند که با استفاده از آنها، بیماری پسوریازیس کنترل میشود. با توجه به متفاوت بودن پسوریازیس در افراد مختلف، روش درمان در هر فرد بسته به سن، جنس، شغل، وسعت بیماری و بسیاری از عوامل دیگر متفاوت خواهد بود.[۵]
در درمان پسوریازیس مدیریت و کنترل بیماری اهمیت دارد. صحبت با دکتر برای پیدا کردن یک درمان برای کاهش یا حذف نشانههای پسوریازیس لازم است. یک درمان برای یک فرد مبتلا به پسوریازیس ممکن است برای دیگری کار نکند؛ بنابراین مهم است که گزینههای درمانی مختلف را بدانید و سعی در پیدا کردن روش مناسب برای درمان پسوریازیس خود داشته باشید.
انواع روشهای درمانی عبارتند از: درمانهای موضعی، نور درمانی، داروهای سیستمیک، بیولوژیک، درمانهای جدید خوراکی و طب مکمل و جایگزین.[۶]
درمانهای موضعی
درمانهای موضعی با تماس به پوست استفاده میشوند و معمولاً اولین درمان است که امتحان میکنید، زمانی که با پسوریازیس تشخیص داده میشوید. درمانهای موضعی را میتوان بدون نسخه یا با نسخهٔ پزشک خریداری کرد.[۶]
کورتیکواستروئیدهای موضعی معمولاً شایعترین درمانی است که برای پسوریازیس استفاده شده، باعث کم شدن التهاب و تحریک پذیری پوست میشود. خیلی از اوقات پزشک ترکیبی از یک داروی از بین برندهٔ لایهٔ شاخی (کراتولیتیک) مانند اسید سالیسیلیک و استروئید موضعی را تجویز میکند. نکتهٔ مهم در مصرف کورتیکوستروئیدهای موضعی آن است که غالباً پس از مدتی، دیگر آن پاسخ مطلوب ابتدایی حاصل نمیشود، ضمن آنکه خطر نازک شدن پوست در اثر مصرف این داروها نیز وجود دارد؛ بنابراین انتخاب دقیق نوع استروئید موضعی و مصرف درست آن میتواند باعث کم شدن این اثرات ناخواسته شود.
علاوه بر کورتیکواستروئیدهای موضعی و داروهای کراتولیتیک داروهای قدیمیتری چون قطران زغالسنگ و دیترانول نیز از مدتها قبل در درمان پسوریازیس بکار رفته و با اثرات قابل قبولی همراه بوده است. همچنین استفاده از ترکیبات موضعی ویتامین D3 (کلسیپوتریول وکلسیتریول) نیز در درمان این بیماری با نتایج خوبی همراه بوده است.[۵] تازاروتین نیز یک ویتامین مشتق شده، رتینوئید موضعی است که برای کم کردن رشد سلولهای پوست استفاده میشود.[۱۵]
محصولات دیگر حاوی موادی مانند آلوئه ورا، جوجوبا، پیریتیون روی و کپسایسین وجود دارد، که برای مرطوب کردن، تسکین دادن، کاهش مقیاس یا تسکین خارش استفاده میشود.[۱۶]
نور درمانی
نور درمانی، شامل تاباندن نور ماوراء بنفش به پوست به صورت منظم و تحت نظارت پزشکی است. درمان در کلینیک پوست یا در خانه با دستگاه فتوتراپی انجام میشود.[۶]
بسیاری از اوقات هنگامی که صحبت از درمان با اشعه میشود، بیمار آن را با رادیو تراپی یا پرتو درمانی یکسان تصور میکند، در حالیکه غالباً منظور از درمان با اشعه در پسوریازیس در واقع درمان با طول موجهای خاصی از نور میباشد. درواقع در این روش که از قدیمیترین روشهای درمانی در بیماریهای جلدی میباشد، بیمار پس از مصرف دارویی به نام پسورالن (P)، که از عصارهٔ گیاهان خانوادهٔ هویج بدست میآید، در برابر اشعهٔ ماوراء بنفش (UVA) قرار میگیرد. از همین روست که به این روش درمانی، PUVA درمانی گفته میشود. هرچند PUVA درمانی نیز عاری از عارضه نمیباشد، اما در کل روش بسیار مؤثری در درمان پسوریازیسهای وسیع و مقاوم بوده و معمولاً تا ماهها تأثیر آن پایدار باقی میماند. امروزه علاوه بر PUVA از طیفهای اختصاصیتری از ماوراء بنفش همچون UVB نیز در درمان پسوریازیس استفاده میشود. این روشهای درمانی غالباً در بخشهای پوست بیمارستانها، مراکز تخصصی پوست و گاهی نیز در مطب پزشکان یا با استفاده از نور خورشید انجام میشود.[۵]
داروهای سیستمیک
داروهای سیستمیک داروهای تجویزی است که به صورت خوراکی یا تزریقی میباشد و در سراسر بدن کار میکند. آنها معمولاً برای افراد با پسوریازیس و ورم مفاصل پسوریاتیک متوسط تا شدید استفاده میشوند.[۶]
معمولاً متوترکسات اولین دارویی است که برای این منظور بکار میرود. این داروی سرکوب کننده سیستم ایمنی که در سال ۱۹۵۱ برای اولین بار در درمان پسوریازیس مصرف شد تکثیر سلولهای پوست را کم کرده و غالباً بخوبی بیماری را کنترل میکند. متوترکسات میتواند هم بصورت خوراکی و هم تزریقی مصرف شود و غالباً پس از چند هفته اثر آن ظاهر میشود.
همچنین مشتقات ویتامین آ که به رتینوئیدها معروف هستند مانند اسیترتین (نئوتیگازون) با کاستن تکثیر سلولهای پوست، باعث بهبودی پسوریازیس میشوند. از داروهای دیگر میتوان به سیکلوسپورین یک داروی سرکوب کننده سیستم ایمنی که اولین بار برای کمک به جلوگیری از رد پیوند در بیماران پیوند عضو مورد استفاده قرار گرفت[۵] و داروهای تأیید نشده برای درمان پسوریازیس مانند هیدروکسی اوره، ایزوترتینوین، مایکوفنولات موفتیل،سولفاسالازین و تیوگوانین اشاره کرد.[۱۷] طبیعی است که تمام این داروها با نظر پزشک تجویز شده و برای اطمینان از بیعارضه بودن آنها، انجام آزمایشهای پایه و دورهای ضروری است.
در هر حال، آنچه در مورد داروهای سیستمیک در پسوریازیس بسیار اهمیت دارد، این است که بجز موارد استثنایی، نباید از کورتیکواستروئیدهای خوراکی یا تزریقی در این بیماری استفاده شود. مصرف این داروها، اگرچه ممکن است باعث بهبودی ظاهری اولیه شوند، ولی متعاقباً علاوه بر اثرات سوء متعددی که دارند، باعث شعلهور شدن بیماری یا تبدیل شدن آن به اشکال خطیرتر را دارند.
نکتهٔ دیگری که بسیار اهمیت دارد، این است که هنگامی که یک خانم مبتلا به پسوریازیس در سنین باروری تحت درمان با داروهای سیستمیک قرار میگیرد، باید بدقت از نظر پیشگیری از بارداری توجیه شود. در مورد برخی از این داروها حتی تا ماهها پس از قطع دارو نیز بارداری میتواند خطراتی برای جنین در پی داشته باشد.[۵]
داروهای بیولوژیک
داروهای بیولوژیک معمولاً برای پسوریازیس و ورم مفاصل پسوریاتیک متوسط تا شدید که به درمانهای دیگر پاسخ نمیدهد تجویز میشوند. آنها توسط تزریق یا داخل وریدی (IV) وارد بدن میشوند.[۶]
با شناخت بهتری که از چگونگی ایجاد شدن بیماری پسوریازیس طی سالهای اخیر حاصل شده است و با عنایت به این نکته که دستگاه ایمنی نقش مهمی در ایجاد شدن بیماری دارد، طی چند سال گذشته طیف جدیدی از داروها غالباً به روش زیستفناوری (بیوتکنولوژی) ساخته شدهاند که قادرند با تصحیح اختلالات حاصل شده از پسوریازیس، بیماری را بهبود بخشند. این داروها که غالباً به داروهای «بیولوژیک» معروفند، گاهی اوقات با نتایج بسیار درخشانی همراه هستند اما نکتهٔ مهم در مورد آنها قیمت بسیار بالای آنهاست و از این رو فعلاً فقط در موارد بسیار شدید بیماری مصرف میشوند.[۵]
مسدودکنندهٔ عامل نکروز توموری آلفا (TNF آلفا)
Enbrel (اتانرسپت)، Humira (آدالیمومب) و Remicade (اینفیلیکسیماب)[۱۸] داروهایی است که مسدود کنندهٔ TNF-آلفا میباشد. TNF-آلفا سایتوکاین یا یک پروتئین است، که بدن را وادار به ایجاد التهاب میکند. در عارضهٔ پسوریازیس و آرتریت پسوریاتیک، تولید بیش از حد TNF آلفا در پوست یا مفاصل وجود دارد، که منجر به رشد سریع سلولها و آسیب پوست یا بافتهای مشترک میشود. مسدود کردن تولید TNF-آلفا به توقف چرخههای التهابی بیماری پسوریازیس کمک میکند.
تصاویر یک بیمار مبتلا به پسوریازیس (و ورم مفاصل پسوریاتیک) در ابتدا و ۸ هفته پس از شروع درمان با اینفیلیکسیماب.
اینترلوکین ۱۲/۲۳
Stelara (اوستکناماب) آثار انتخابی پروتئین، یا سایتوکاین، اینترلوکین ۱۲ (IL-12) و اینترلوکین ۲۳ (IL-23) را هدف قرار میدهد. اینترلوکینهای-۱۲/۲۳ با التهاب پسوریازیس مرتبط است.
اینترلوکین ۱۷
Cosentyx (سکییوکروماب) و Taltz (ایکسیکیزوماب)[۱۹]
داروهای بیوژنریک
بیوژنریک یا بیوسیمیلار به داروهایی گفته میشود که کاملاً مشابه با داروهای بیولوژیک تولید شده توسط سازنده اولیه که برای اولین بار روش تولید آنرا ابداع کرده است، میباشد.
Altebrel (اتانرسپت)[۲۰] و CinnoRA (آدالیمومب)[۲۱] داروهای بیوژنریک تولید شده توسط ایران هستند. Erelzi (اتانرسپت)، Amjevita (آدالیمومب) و Inflectra (اینفیلیکسیماب) دیگر داروهای بیوژنریک میباشند.[۲۲]
از بیولوژیکها استفاده نکنید اگر:
- دستگاه ایمنیشما به طور قابل توجهی به خطر بیافتد؛
- شما دارای یک عفونتفعال هستید.
عوارض جانبی شایع برای بیولوژیکها عبارتند از:
- عفونتهای تنفسی
- علائم آنفولانزامانند
- واکنش در محل تزریق
این عوارض جانبی معمولاً خفیف هستند و در اکثر موارد سبب جلوگیری از مصرف داروی افراد نمیشوند.
عوارض جانبی نادر برای بیولوژیکها عبارتند از:
- اختلالات جدی دستگاه عصبی، مانند مولتیپل اسکلروزیس، تشنج، یا التهاب اعصاب چشم؛
- اختلالات خونی؛
- انواع خاصی از سرطان.[۱۹]
درمانهای جدید خوراکی
درمانهای جدید خوراکی با مهار مولکول خاص در ارتباط با التهاب، بهبود نشانههای بیماری پسوریازیس را به همراه دارد. برخلاف بیولوژیکها، که از منابع زنده به دست آمده و باید از طریق تزریق یا انفوزیون تجویز شود، این درمان را میتوان به طور مؤثر به عنوان قرصهای خوراکی تحویل داد.[۶]
فسفودیاستراز ۴
جدیدترین درمان خوراکی برای پسوریازیس و آرتریت پسوریاتیک، Otezla (اپرمیلاست) است. Otezla ورم مفاصل پسوریاتیک را با تنظیم التهاب در داخل سلول بهبود میبخشد. این از یک آنزیم شناخته شده به عنوانفسفودیاستراز ۴، یا PDE4 جلوگیری میکند. PDE4 کنترل بسیاری از التهاب در سلولها، که میتواند بر سطح التهاب در بیماری پسوریازیس تأثیر بگذارد را بر عهده دارد.[۲۳]
پزشکی مکمل و جایگزین
پزشکی مکمل و جایگزین (CAM) گروهی متنوع از مراقبتهای پزشکی و سیستم سلامت، شیوهها و محصولات است که در حال حاضر به نظر نمیرسد که بخشی متعارف از طب غربی باشد.[۶]
درمانهای مکمل و جایگزین عبارتند از: رژیم غذایی و تغذیه، درمان گیاهی، ذهن/بدن درمان، ورزش، یوگا و تای چی.[۲۴]
رژیم غذایی
رژیم غذایی خاصی برای فرد مبتلا به پسوریازیس لازم نیست،[۵] هرچند مطالعات کنترل نشده نشان دادهاند که افراد مبتلا به پسوریازیس یا آرتریت پسوریاتیک ممکن است از یک رژیم غذایی با مکمل روغن ماهی غنی ازایکوزاپنتانوییک اسید (EPA) و دوکوزاهگزانوئیک اسید (DHA) بهرهمند شوند. توصیههای رژیم غذایی شامل مصرف ماهی آب سرد (ترجیحا ماهی وحشی، نه پرورشی) مانند ماهی قزل آلا، ماهی سالمون، شاه ماهی، و ماهی خال مخالی، روغن زیتون زیاد، حبوبات، سبزیجات، میوهها و غلات سبوس دار؛ و جلوگیری از مصرف الکل، دخانیات، گوشت قرمز و محصولات لبنی است. اثر مصرف کافئین (از جمله قهوه، چای سیاه و شکلات تیره)، نامشخص است.
نرخ بالاتری از بیماری سلیاک در میان افراد مبتلا به پسوریازیس وجود دارد. شدت بیماری به طور کلی در افراد مبتلا به بیماری سلیاک و کسانی با آنتیبادیهای ضد گلیادین پس از اتخاذ یک رژیم غذایی فاقد گلوتن کاهش مییابد.[۱۳]
کاهش وزن، داشتن قلبی سالم، استفاده از مواد غذایی ضد التهابی و فاقد گلوتن و مصرف ویتامینها میتوانند در بهبود پسوریازیس مؤثر باشند.[۲۵]
مدیریت خارش
خارش پسوریازیس ممکن است تأثیر بیشتری در کیفیت زندگی از اثر قابل مشاهدهای از این بیماری را داشته باشد. با این حال، درمان پسوریازیس نیز میتواند به شدت این نشانهها و توانایی خود برای مقابله با پسوریازیس را روز به روز بهبود بخشد.
درمان خانگی
راههای کمک به خارش و تسکین درد در افراد مبتلا به پسوریازیس عبارتند از:
- پوست را آغشته نگه دارید. این اولین گام در کنترل خارش است به دلیل آن که قرمزی و خارش را کاهش میدهد و کمک میکند تا پوست التیام بخشد. متخصصین پوست توصیه به استفاده از کرم و پماد غلیظ برای نگهداشتن آب در پوست میکنند. حتی روغن پخت و پز نیز میتواند جایگزین مقرون به صرفه برای مرطوب کنندهٔ تجاری باشد.
- به حداقل رساندن مقیاس پوسته پوستهها. استفاده از محصول نرمکننده (کراتولیتیک) برای کاهش پوست اضافی و جلوگیری از پلاک پسوریازیس از ترک خوردگی و پوسته پوسته شدن.
- دوش آب سرد و کمپرس سرد نیز میتواند خارش را تسکین دهد. از حمام کردن در آب بسیار گرم خودداری کنید و سعی کنید به محدود کردن دوش گرفتن به ۱۰ دقیقه یا کمتر. آب گرم میتواند باعث تحریکات پوستی شود و خشکی را تشدید کند. استفاده از لوسیون پس از شستشو برای نگهداشتن رطوبت توصیه میشود. قرار دادن لوسیون خنککننده در یخچال و فریزر قبل از استفاده میتواند کمک به افزایش تسکین خارش کند.
درمان نیاز به نسخهٔ پزشک[ویرایش]
دیگر درمانهای خارش پسوریازیس شامل آنتی هیستامینها (لوراتادین، هیدروکسیزین یا ستیریزین)، نور درمانی، استروئیدها، کپسایسین، بیحس کنندهٔ موضعی مانند Pramoxine و داروهایی که کمک به آرام کردن پاسخ ایمنی بیش از حد فعال که باعث ضایعات پسوریازیس میشود و داروهای ضد افسردگی و آسپرین میتواند کمک کننده باشد. داروهای Yosipovitch معمولاً بیشتر جهت درمان دردهای عصبی مانند گاباپنتین و برخی داروهای ضد افسردگی به نام نورآدرنرژیک و سروتونرژیک خاص (NaSSA) برای از بین بردن خارش پسوریازیس استفاده میشود. درمانهای موضعی برای پسوریازیس میتواند به کاهش درد و خارش کمک کند.
پوست سر
پسوریازیس پوست سر میتواند به ویژه خارشدار و ناراحتکننده باشد. درمان معمولاً شامل پماد موضعی و شامپوهای خاص است.[۲۶]
شرایط مرتبط
افراد مبتلا به پسوریازیس در معرض افزایش خطر ابتلا به دیگر شرایط مزمن و جدی به عنوان «بیماریهای همراه» هستند. تخمین زده میشود که تا ۳۰ درصد از افراد مبتلا به پسوریازیس به ورم مفاصل پسوریاتیک مبتلا میشوند. افراد مبتلا به بیماری پسوریازیس همچنین در معرض خطر بیشتر ابتلا به بیماریهای قلبی عروقی، افسردگی و بیماریهای دیگر میباشند.[۲۷] البته این بدین معنا نیست که شما حتماً به این بیماریها مبتلا میشوید.
آرتریت پسوریاتیک
نوشتار اصلی: آرتریت پسوریاتیک
آرتریت یا ورممفاصل پسوریاتیک باعث درد، سفتی و تورم در داخل و اطراف مفاصل میشود.[۲۸] حدود ۱۱ درصد از افراد مبتلا به پسوریازیس همچنین با آرتریت پسوریاتیک تشخیص داده شدهاند. با این حال، در حدود ۳۰ درصد از افراد مبتلا به پسوریازیس در نهایت آرتریت پسوریاتیک توسعه مییابد. آرتریت پسوریاتیک اغلب ممکن است تشخیص داده نشود، به ویژه در اشکال خفیف تر آن. با این حال، این مهم است که برای درمان آرتریت پسوریاتیک در اوایل برای کمک به جلوگیری از آسیبهای مفصلی دائمی اقدام شود.[۲]
سرطان
تعدادی از مطالعات نشان دادهاند که در افراد مبتلا به پسوریازیس خطر ابتلا به انواع خاصی از سرطان، از جمله سرطان لنفوم و سرطان غیرملانومی پوست افزایش یافته است. یک مطالعهٔ اخیر نشان داد که هیچ درمانی به تنهایی به طور قابل توجهی خطر ابتلا به سرطان را افزایش نمیدهد، و این نشان میدهد که خود بیماری خطر ابتلا به سرطان را افزایش میدهد. افراد مبتلا به بیماری پسوریازیس باید آزمایش سرطان را به طور منظم با مراقبتهای معمول خود ترکیب کنند.
بیماری قلب و عروقی
تحقیقات همچنین به رابطهٔ پسوریازیس با افزایش خطر بیماریهای قلبی عروقی، به ویژه در افراد مبتلا به پسوریازیس شدید را نشان میدهد. افراد مبتلا به پسوریازیس شدید به احتمال زیاد بیشتر از ۵۸ درصد به یک رویداد قلبی بزرگ و بیشتر از ۴۳ درصد احتمال ابتلا به سکتهٔ مغزی را دارند. خبر خوب این است که یک مطالعه نشان میدهد با درمان بیماری خود میتوانید خطر ابتلا به حمله قلبی و سکته مغزی را کاهش دهید. با دکتر خود در مورد خطر ابتلا به بیماریهای قلبی و عروقی گفتگو کنید.
افسردگی
پسوریازیس میتواند استرسهای روحی روانی قابل توجهی برای بیمار، از جمله کاهش عزت نفس و بروز اختلالات خلقی، مثل افسردگی را افزایش دهد. مطالعات نشان میدهد که درمان پسوریازیس میتواند علائم افسردگی را کاهش دهد.
دیابتپ
افراد مبتلا به پسوریازیس در معرض خطر افزایش دیابت نوع ۲ با توجه به مطالعهٔ ۲۰۱۲ میباشند. افراد مبتلا به پسوریازیس شدید به طور خاص، ۳۰ درصد بیشتر احتمال دارد به دیابت نوع ۲ مبتلا شوند. یک مطالعه اخیر نشان داد که دارویی به نام glucagon-like peptide-1 مورد استفاده در درمان دیابت نوع ۲ ممکن است به پسوریازیس کمک کند. اگر شما علائم دیابت نوع ۲، مانند افزایش تشنگی، گرسنگی، تاری دید یا خستگی را دارید، به دکتر خود بگویید.
سایر شرایط
دیگر بیماریهای همراه مرتبط با سوریازیس شامل بیماری کرون، سندرم متابولیک، چاقی، پوکی استخوان، یووئیت، بیماری کبد چرب غیرالکلی و نارسایی مزمن کلیه هستند.[۲۷]
همهگیرشناسی
تخمین زده میشود که پسوریازیس بر حدود ۲٪ از جمعیت جهان تأثیر میگذارد.[۵] نرخ پسوریازیس با توجه به سن، جنس، منطقه و قومیت متفاوت است. تصور میشود که ترکیبی از عوامل محیطی و ژنتیکی مسئول این تفاوتها است. این میتواند در هر سنی رخ دهد، با وجود آن که اغلب برای اولین بار بین سنین ۱۵ و ۲۵ سال به نظر میرسد. تقریباً یک سوم از بیماران مبتلا به پسوریازیس اظهار داشتهاند که قبل از سن ۲۰ سالگی تشخیص داده شدهاند. پسوریازیس بر هر دو جنس به طور مساوی تأثیر میگذارد.
افراد مبتلا به بیماری التهابی روده مانند بیماری کرون یا کولیت اولسراتیو در معرض افزایش خطر ابتلا به پسوریازیس میباشند. پسوریازیس در کشورهای دورتر از خط استوا شایعتر است.[۱۳]
به نظر میرسد که پسوریازیس بخصوص در کشورهای اسکاندیناوی بیشترین شیوع را داشته تا ۶ درصد از جمعیت این نواحی ممکن است به پسوریازیس مبتلا باشند، در حالیکه بر عکس در میان اسکیموها، ژاپنیها و غرب آفریقا پسوریازیس بیماری نادری محسوب میشود.
اگرچه آمار دقیقی در مورد شیوع این بیماری در ایران وجود ندارد، اما باید گفت پسوریازیس در ایران جزو بیماریهای شایع پوستی بوده و به نظر میرسد در شمال ایران حتی از شیوع بالاتری نیز برخوردار باشد.[۵]
تاریخچه
محققان بر این باورند که پسوریازیس در میان شرایط پوستی مختلف با نام زارات (ترجمه به جذام) در کتاب مقدس عبری گنجانده شده است، یک وضعیت که به عنوان مجازات تهمت تحمیل شده است. بیمار مبتلا «نجس» (تیما و تاهارا را ببینید) تلقی و در نهایت توسط کوهن درمان میشده است. با این حال، بیشتر احتمال دارد که این سردرگمی برای استفاده از اصطلاح یونانی یکسان برای هر دو شرایط به وجود آمده باشد. یونانیان خوره (λεπρα) را مدتی برای شرایط فلس مانند پوست استفاده میکردند. آنها psora را مدتی برای توصیف شرایط خارش پوست مورد استفاده قرار میدادند. آن در اواخر قرن ۱۸ به عنوان خورهٔ ویلن شناخته شد سپس متخصصین پوستانگلیسی رابرت ویلن و توماس بیتمن متوجه تفاوت آن از دیگر بیماریهای پوستی میشوند. آنها گفتند جذام به طور منظم، به صورت دایرهای از تکههای متمایز تشکیل شده، در حالی که پسوریازیس همیشه نامنظم است. ویلان دو دسته را از هم باز شناخت: graecorum leprosa و leprosa psora.
تصور میشود که پسوریازیس ابتدا از روم باستان توسط آلوس کورنلیوس سلسوس توصیف شده باشد. این بیماری برای اولین بار توسط پزشک انگلیسی توماس ویلن طبقهبندی شد. متخصص پوست انگلستان توماس بیتمنارتباط احتمالی بین پسوریازیس و نشانههای آرتروز را در سال ۱۸۱۳ شرح داده است.
تاریخ پسوریازیس با درمان مشکوک و سمیت بالا همراه بوده است. در قرن ۱۸ و ۱۹، محلول فاولر، که شامل یک ترکیب آرسنیک سمی و سرطانزا بوده، توسط متخصصین پوست به عنوان یک درمان برای پسوریازیس مورد استفاده قرار گرفته است. جیوه نیز برای درمان پسوریازیس در طول این مدت استفاده شده است. گوگرد، ید و فنل نیز معمولاً برای درمان پسوریازیس در طول این دوره مورد استفاده قرار گرفت که به غلط اعتقاد بر این بود که پسوریازیس یک بیماری عفونی است. قطران زغالسنگ به طور گستردهای با تابش نور ماوراء بنفش به عنوان یک روش درمان موضعی در سالهای ۱۹۰۰ میلادی اولیه مورد استفاده قرار گرفت. در طول مدت زمان مشابه، مواردورم مفاصل پسوریاتیک با آمادهسازی طلا به صورت داخل وریدی تجویز شده، به همان شیوهای که آرتریت روماتوئید تحت درمان قرار میگرفته است. همهٔ اینها با درمانهای موضعی و سیستمیک مدرن جایگزین شده است.
ریشهشناسی
کلمه پسوریازیس از کلمه یونانی ψωρίασις، به معنی «شرایط خارش» یا «خارش داشتن» از psora، «خارش» و -iasis، «عمل، وضعیت» گرفته شده است.[۱۳]
تحقیقات
نقش مقاومت به انسولین در پاتوژنز پسوریازیس در حال حاضر تحت بررسی است. تحقیقات اولیه نشان داده است که آنتی اکسیدانها مانند پلیفنولها ممکن است اثرات مفیدی در مشخصهٔ التهاب داشته باشند.
بسیاری از داروهای در دست تحقیق هدف Th۱۷/IL-۲۳ محور، به خصوص IL-23p۱۹ به عنوان بازدارنده در افزایش ضخامت ضایعات پوستی پسوریازیس است در حالی که کمک کمتری به محافظت در برابر عفونتهای فرصت طلب میکند. سایر سایتوکاینها مانند IL-۱۷ و IL-۲۲ نیز هدف بوده است برای مهار آنها که نقش مهمی در پاتوژنز پسوریازیس بازی میکنند. یکی دیگر از پژوهشها متمرکز بر روی استفاده از مهارکننده پروتئین کیناز برای درمان پسوریازیس است. داروهای خوراکی به عنوان جایگزین برای داروهای تزریقی مورد بررسی قرار گرفته است شامل مهارکننده ادم کیناز، مهارکنندههای پروتئین کیناز C، مهارکنندههای پروتئین کیناز فعالشده با میتوژن، ومهارکنندههای فسفودیاستراز-۴، همه آنها در فازهای مختلف ۲ و ۳ آزمایشهای بالینی مؤثر واقع شده است. با این حال، این عوامل اثرات جانبی بالقوه شدید به علت سازوکارهای سرکوبکنندهٔ دستگاه ایمنی دارد.[۱۳]
مطب شخصی دکتر علی تارات بر اساس الگو گیری از آخرین تکنولوژی های روز دنیا و رعایت استانداردهای جهان در زمینه انواع روشهای رایج تجویز اکسیژن – اوزن طبی در خدمت شما عزیزان است.