سندرم خستگی مزمن: بازبینی
نیلوفر آفری، دکتری.
ددرا بوچوالد، MD
اهداف: سندرم خستگی مزمن بیماری است که با خستگی ناتوان کننده به مدت حداقل 6 ماه و علائم دیگر شناخته میشود. این مقاله اطلاعات موجود در مورد سندروم خستگی مزمن را به صورت خلاصه شرح میدهد.
روش: تعریف بیماری، شیوع، نشانههای بالینی، ارزیابی، و پیشبینیها در مورد سندرم خستگی مزمن توضیح داده خواهد شد. تحقیقات پاتوفیزیولوژی و درمان سندرم خستگی مزمن را بررسی کرده است.
نتایج: سندرم خستگی مزمن بر اساس علائم تشخیص داده میشود. بیماران مبتلا به سندرم خستگی مزمن، اختلال عملکردی قابل توجهی را تجربه میکنند. ناهنجاریهای پاتوفیزیولوژیک در بسیاری از حوزهها وجود دارد که نشان میدهد سندرم خستگی مزمن یک وضعیت ناهمگن با علت پیچیده و چند عاملی است. مطابق با شواهد جدید، سندروم خستگی مزمن ممکن است که ارثی باشد. اگرچه سندروم خستگی مزمن دارای همپوشانی قابل توجهی با اختلالات روانپزشکی است، اما تحقیقات جدید به این موضوع اشاره دارند که این سندروم از اختلالات روانپزشکی متمایز است. با این حال، تصورات، اسناد و مهارتهای مقابله ای بیماران ممکن است به ادامه دار شدن بیماری کمک کند. درمان سندرم خستگی مزمن مبتنی بر علائم است و شامل راهبردهای دارویی- منطقی و رفتاری است. درمان شناختی رفتاری و ورزش مناسب میتواند در درمان خستگی و علائم و ناتوانی مرتبط با آن موثر باشد.

نتیجه گیری: امکان ندارد که سندرم خستگی مزمن را یک عامل ایجاد یا حفظ کند. یافتههای اخیر نشان میدهد که عوامل فیزیولوژیکی و روانشناختی استعداد فرد به بیماری را بهوجود میآورند و با نهادینه کردن بیماری موجب ادامه دار شدن آن میشوند. ارزیابی و درمان سندرم خستگی مزمن باید چند بعدی و متناسب با نیازهای هر بیمار باشد.
خستگی یک علامت عمومیدر جامعه هست. نیمیاز شرکتکنندگان در نظرسنجیهای بزرگ به این موضوع اشاره دارند (1، 2). حداقل 20% از بیمارانی که به دنبال مراقبتهای پزشکی هستند، دارای این علائم هستند. به طور معمول خستگی گذرا، خود محدود کننده است و با شرایط غالب تشریح میشود. با این حال، اقلیتی از افراد خستگی مداوم و ناتوان کننده را تجربه میکنند. سندروم خستگی مزمن زمانی نمود پیدا میکند که علم پزشکی نتواند آن خستگی را با کمخونی یا کمکاری تیروئید توجیه کند.
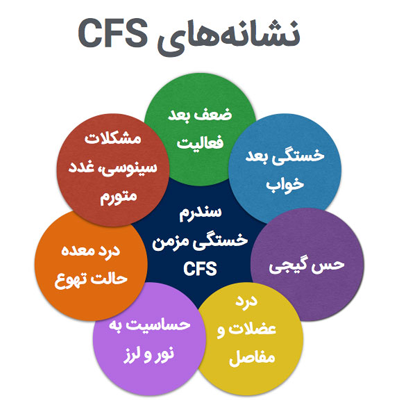
سندرم خستگی مزمن یک بیماری است که خستگی شدید ناتوان کننده به مدت حداقل 6 ماه نماد آن است و با علائم روماتولوژیک، عفونی و عصبی متعدد همراه است (8). نام سندروم خستگی مزمن نشان میدهد که براساس علائم یا تشخیص بالینی بدون معاینه فیزیکی خاص یا یافتههای معمول پزشکی است. مکانیسمهای عفونی، ایمونولوژیک، عصبی غدد درون ریز، خواب و روانپزشکی پژوهش میشوند، اما همچنان دلیلی واحد برای سندروم خستگی مزمن پیدا نشدهاست. به نظر میرسد که سندرم خستگی مزمن یک بیماری ناهمگن با اختلالات پاتوفیزیولوژیک مختلف است که با علائم مشابه ظاهر میشود. اگر عوامل بیماریزایی را در نظر نگیریم، افراد مبتلا به سندروم خستگی مزمن مانند دیگر بیماریهای مزمن آسیبهای شدیدی را متحمل میشوند.
وضعیت عملکردی منجر به عوارض شخصی و اقتصادی قابل توجهی میشود (9، 10). این مقاله مروری بر مسائل مربوط به تشخیص، شیوع، پاتوژنز، ارزیابی، درمان و پیشآگهی سندرم خستگی مزمن با تأکید بر عوامل روانپزشکی دخیل در سندرم خستگی مزمن ارائه میکند.
تعریف بیماری
سندرمهایی که با خستگی مداوم، درد، مشکلات خواب و اختلالات شناختی مشخص میشوند، برای دههها و شاید قرنها در عمل بالینی رایج بوده اند. در دهه 1980، توجهات به بیماریهای مزمن با گزارشهایی از شیوع یک بیماری ناتوان کننده مزمن مجددا اوج گرفت که با ناهنجاریهای ویروسی و ایمنیشناسی مختلف همراه بود (11). متعاقباً، مرکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC) این بیماری را «سندرم خستگی مزمن» نامید (12) و یک تعریف برای این بیماری به وجود آورد که موجب مشخص شدن جمعیت بیمار برای تحقیقات تحقیقاتی میشد. تعریف بیماری یک رویکرد نظاممند و جامع را برای تعریف سبب شناسی و بیماریزایی سندرم تسهیل میکند. این اتفاق با حذف پیامدهای یک عامل ایجاد کننده مانند ویروس اپشتین بار میافتد. تعاریف مشابهی برای سندرم خستگی مزمن نیز در انگلستان و استرالیا ارائه شدهاست (14، 15)
تجدید نظر CDC در تعریف بیماری در سال 1994 (8) معیارهای فعلی برای سندرم خستگی مزمن و پرکاربردترین تعریف بین المللی را تشکیل میدهد. این تعریف زمانی معنا پیدا میکند که حداقل 6 ماه خستگی ناتوان کننده در فرد پدیدار شود. علاوه بر این، از علائم زیر باید چهار مورد یا بیشتر همراه با خستگی در یک دوره 6 ماهه رخ دهد: اختلال حافظه یا تمرکز، گلودرد، غدد حساس، درد یا سفت شدن عضلات، درد چند مفصلی، سردردهای جدید، مشکلات خواب، و کسالت پس از ورزش. وضعیت پزشکی که امکان دارد ناشی از خستگی از کار طولانی مدت و چندین بیماری روانی دیگر باشد، (مانند: اختلالات خوردن، اختلالات روانپریشی، اختلال دوقطبی، افسردگی مالیخولیایی و سوء مصرف مواد 2 سال پس از شروع خستگی) بیمار را از گروه بیماران سندروم خستگی مزمن خارج میکند. کسانی که خستگی شدید و علائم معیار را ندارند، به گروه خستگی مزمن ناشناخته میپیوندند. یکی از ویژگیهای قابل توجه تعریف بیماری CDC این است که بسیاری از اختلالات روانپزشکی غیر روان پریشی برای تشخیص سندرم خستگی مزمن مستثنی نیستند. علاوه بر این، مانند تشخیصهای روانپزشکی، سندرم خستگی بر اساس اجماع متخصصان تعریف میشود و تشخیص آن بر اساس علائم معیار انجام میشود.
همهگیریشناسی
برآوردهای شیوع سندرم خستگی مزمن بسته به تعریف مورد استفاده، نوع جمعیت مورد بررسی و روشهای پژوهش متفاوت است (16). برآوردها برای شیوع سندرم خستگی فعلی از 0.007٪ تا 2.8٪ در جمعیت بزرگسالان عمومی(19-17 سال) و از 0.006٪ تا 3.0٪ در مراقبتهای اولیه یا عمومیمتغیر است (3، 20-22). سندرم خستگی مزمن در کودکان و نوجوانان به میزان کمتری رخ میدهد (23).
گزارشهای اولیه از بیمارستانهای فوق تخصصی نشان میدهد که سندرم خستگی عمدتاً زنان جوان، سفیدپوست و موفق را تحت تأثیر قرار میدهد (15). این موضوع ثابت شده است که اکثریت افرادی که به سندروم خستگی مزمن دچار میشوند بین 30 تا 40 سال هستند و در این آمار جمعیت زنان بیشتر از مردان است (17، 18). با این حال، نظرسنجیهای جامعه نشان داده است که افراد سفیدپوست در مقایسه با لاتینها (17)، آفریقاییآمریکاییها (18، 22) و بومیان آمریکا (18) در معرض خطر کمتری برای سندرم خستگی هستند. این یافتههای متفاوت نشان میدهد که افزایش شیوع سندرم خستگی مزمن در میان سفیدپوستان در جمعیتهای کلینیک به احتمال زیاد نتیجه یک سوگیری است که به دسترسی و استفاده از مراقبتهای بهداشتی نسبت داده میشود.
ارائه بالینی
همانطور که از نام آن مشخص است، خستگی نشانه بارز سندرم خستگی است. بیماران اغلب آمادگی جسمانی و انرژی بسیار زیادی را قبل از بیماری نشان میدهند (24) و خستگی به ناگاه با بیماری مانند آنفولانزا شروع میشود (25، 26). پس از شروع بیماری، بیماران نشان میدهند که بدن تمایل به تشدید خستگی دارد. بسیاری از بیماران مبتلا به سندرم خستگی مزمن اغلب بی اشتهایی، حالت تهوع، تعریق شبانه، سرگیجه و عدم تحمل الکل و سایر داروها را تجربه میکنند که بر سیستم عصبی مرکزی تأثیر میگذارد (27). در نهایت، افراد مبتلا به سندرم خستگی دارای اختلال در عملکرد بالایی هستند. تقریباً همه بیماران مبتلا به سندرم خستگی مزمن به کاهش روابط اجتماعی و سایر پیامدهای ناخواسته بیماری اشاره میکنند (14). حدود یک سوم قادر به کار نیستند و یک سوم دیگر فقط میتوانند به صورت پاره وقت کار کنند (9). یافتههای اخیر تحقیقات مبتنی بر جامعه نشان میدهد که زنان، اعضای گروههای اقلیت، و افراد غیرشاغل مبتلا به سندرم خستگی ممکن است نسبت به مردان، سفیدپوستان و افراد شاغل، ناتوانی عملکردی و شدت علائم بیشتری را تجربه کنند (28). خوشبختانه سندرم خستگی مزمن باعث افزایش مرگ و میر نمیشود.
شرایط همپوشانی
علائم خستگی مزمن، و خود سندرم خستگی مزمن، اغلب همراه با سایر بیماریهای عملکردی مانند فیبرومیالژیا، حساسیتهای شیمیایی متعدد، سندرم روده تحریکپذیر و اختلال مفصل گیجگاهی-فک پایین رخ میدهد (29, 30). سندرم خستگی مزمن به صورت کامل در رابطه با فیبرومیالژیا، سندرم نقاط حساس و درد مزمن بدن مورد پژوهش قرار گرفته است (31). علیرغم تعاریف متضاد این دو اختلال، 20 تا 70 درصد بیماران مبتلا به فیبرومیالژیا معیارهای سندرم خستگی مزمن (32-34) را نیز دارند و متقابلا، 70-35 درصد از بیماران مبتلا به سندرم خستگی مزمن نیز علائم فیبرومیالژیا را بروز میدهند.
همپوشانی در تعریف بیماری، علائم گزارششده، ویژگیهای بیمار و درمانهای این سندرمهای جسمیعملکردی باعث شده است که برخی از محققان پیشنهاد کنند که این شرایط خودبهخود طبقهبندی میشود و باید به عنوان اتفاقات مختلف فرآیندهای زیستی-پزشکی و روانی اجتماعی یکسان در نظر گرفته شوند (36). در واقع، عبارات متغیر یک پاتوفیزیولوژی رایج ممکن است همپوشانی گسترده بین این شرایط را توضیح دهد (37). علاوه بر این، تحقیق در مورد سبب شناسی یکی از این شرایط میتواند به درک بیشتر دیگر شرایط کمک کند. به لطف همپوشانی که این اختلالات با یکدیگر دارند، پزشکان و بیماران در بیمارستان میتوانند از روشهای درمانی بیشتری استفاده کنند و طول درمان رضایت بخشتری را تجربه کنند.
پاتوفیزیولوژی
با وجود بیش از یک دهه تحقیق، علت سندرم خستگی ناشناخته باقی مانده است. تئوریهای بسیاری برای عوامل بیماریزایی سندرم خستگی مزمن به وجود آمده است. تمرکز این تئوریها بر علائم آشکار بود که این بیماری را به یک بیماری حاد ویروسی یا یک اختلال روانپزشکی تبدیل میکند. بررسیهای بعدی ناهنجاریها در حوزههای نسبتاً متفاوت، از جمله ساختار و عملکرد مغز، پاسخهای عصبی غدد درونریز، معماری خواب، عملکرد ایمنی، تحقیقات ویروسشناسی، ظرفیت ورزش و پروفایلهای روانشناختی متفاوت را ثبت کردند (38). علیرغم نشان دادن ناهنجاریها در این حوزهها و سایر حوزهها، چنین یافتههایی تا حد زیادی مشاهدات مجزا با کنشهای متقابل و روابط ناشناخته بین آنها باقی میمانند. علاوه بر این، برخی تحقیقات به روزتر بر امکان وراثتپذیری خستگی مزمن و سندرم خستگی متمرکز شدهاند. این احتمال وجود دارد که سندرم خستگی مزمن یک سندرم ناهمگن با ناهنجاریهای پاتوفیزیولوژیکی مختلف باشد که با علائم مشابه ظاهر میشود. بسیاری از محققین احتمال داده اند که سندرم خستگی یک بیماری با علت پیچیده و چند عاملی است. در واقع، برخی از عناصر ممکن است فرد را مستعد ابتلا به سندرم خستگی کنند، برخی دیگر ممکن است بیماری را تسریع کنند و برخی دیگر این اختلال را تداوم ببخشند (38، 39).
تحقیقات ژنتیکی
برای درک اهمیت نسبی تأثیرات ژنتیکی و محیطی در ایجاد یک اختلال، محققان اغلب تلاش میکنند تا با استفاده از تحقیق روی خانواده، فرزندخواندگی یا دوقلوها، وراثتی بودن بیماری را نشان دهند. تا جایی که ما میدانیم، هیچ تحقیقی روی فرزندخواندگان دارای سندرم خستگی انجام نشده است. یک پژوهش روی تاریخچه خانوادگی مبتلایان به سندرم خستگی، یک پژوهش بر روی دوقلوها و سه پژوهش روی دوقلوهای مبتلا به خستگی طولانی مدت و منتشر شده است.
در پژوهش سابقه سندرم خستگی مزمن در خانواده، نتایج بر اساس پرسشنامههای چهار گزینهای از بیماری در اعضای خانواده نشان داد که بستگان بیماران مبتلا به سندرم خستگی به طور قابلتوجهی نسبت به بستگان افراد مورد مقایسه پزشکی، میزان بالاتری از سندروم خستگی مزمن داشتند (40). دو تحقیق شامل دوقلوهای 50 ساله و بزرگتر از داوطلب دوقلو استرالیایی نشان داد که خستگی حداقل یک ماهه ممکن است که ارثی باشد (41، 42). همبستگی درون جفتی (یعنی همبستگی درون جفتهای دوقلو) برای دوقلوهای تک تخمکی بیش از 2.5 برابر بیشتر از همبستگی درون جفتی برای جفتهای دو تخمکی بود. به طور مشابه، طبق گزارشهای والدین در مورد خستگی، دوره از کار افتادن از خستگی که یک ماه در دوره کودکی به طول میانجامد، در بین دوقلوهای انگلیسی وراثتی بوده است. همبستگی درون جفتی برای دوقلوهای تک تخمکی و دو تخمکی به ترتیب 0.75 و 0.47 بود. مدلی که این نتایج را به بهترین شکل توضیح داد، شامل اثرات ژنتیکی افزایشی و اثرات زیستمحیطی غیر مشترک بود.
در تنها پژوهش روی دوقلوهای دارای سندرم خستگی ، دادهها برای بررسی شواهدی برای دستهبندی خانوادگی و استعداد ژنتیکی برای خستگی مزمن در دوقلوهای ماده مورد استفاده قرار گرفت (44). میزان تطابق بین دوقلوهای تک تخمکی بیشتر از دوقلوهای دو تخمکی در سه تعریف خستگی بود: خستگی حداقل 6 ماهه (42 درصد در مقابل 30 درصد)،خستگی مزمن غیر قابل توضیح با سایر شرایط پزشکی (39٪ در مقابل 21٪)، و بیماری مشابه سندرم مزمن که بر اساس علائم خود گزارش شده و معیارهای خروج پزشکی و روانپزشکی مطابق با معیارهای CDC برای سندرم خستگی مزمن (38٪ در مقابل 11) شناسایی شده است. مدلسازی ژنتیکی بیومتریک نشان میدهد که عوامل ژنتیکی افزودنی و اثرات محیطی رایج هر کدام بیش از 40 درصد از واریانس مسئولیت را برای بیماریهای شبیه به سندرم خستگیتشکیل میدهند. این نتایج باید با احتیاط تفسیر شوند زیرا پتانسیل سوگیری مختلف را تخمیدگی در افراد دوقلو داوطلب اثبات کرده است. با این وجود، یافتهها خبر از یک استعداد خانوادگی برای خستگی مزمن با شدتهای مختلف و با مشارکت ژنتیکی و محیطی میدهد.
در مجموع، دادههای خانواده و دوقلوها نشان میدهد که خستگی طولانی مدت و بیماری شبیه به سندرم خستگی مزمن ممکن است وراثتی باشد. با این حال، این نتایج به دلیل محدوده سنی کم دوقلوهای موجود در تحقیقات، استفاده از معیارهای ناچیز خستگی، و طبقهبندی سندرم خستگی بر اساس خود گزارشها نمیتوانند برای جمعیت وسیعتری اعمال شوند. سایر شرایط مانند بیماریهای قلبی عروقی (45) و افسردگی اساسی (46)، تحقیقات دوقلوهای بزرگ مبتنی بر جمعیت و مصاحبه خانوادگی برای روشن شدن بیشتر وراثتپذیری سندرم خستگی مزمن ضروری است.
ناهنجاریهای سیستم عصبی مرکزی
چندین علامت گزارش شده توسط بیماران مبتلا به سندرم خستگی مزمن – از جمله خستگی. اختلال در تمرکز، توجه و حافظه؛ و سردرد – نشان میدهد که سیستم عصبی مرکزی ممکن است در پاتوفیزیولوژی سندرم نقش داشته باشد. در واقع، محققان ارتباط سیستم عصبی مرکزی (CNS) با سندرم خستگی مزمن را با استفاده از تصویربرداری عصبی ساختاری و عملکردی، تست شناختی، سنجش نوروپپتید و ارزیابی خودکار بررسی کردهاند.
تحقیقات تصویربرداری عصبی تحقیقات تصویربرداری عصبی در سندرم خستگی مزمن در درجه اول مستلزم (MRI) و توموگرافی کامپیوتری با انتشار تک فوتون (SPECT) است. برخی از تحقیقات MRI به طور قابل توجهی ناهنجاریهای بیشتری را در ماده سفید زیر قشری افراد مبتلا به سندرم خستگی مزمن در مقایسه با افراد سالم یا مقایسه تروما شناسایی کرده اند (47-49)، در حالی که در سایر تحقیقات MRI نتایج برای افراد مبتلا به سندرم خستگی با نتایج افراد سالم و افسرده تفاوتیی نداشت (50-52). علاوه بر این، ناهنجاریهای MRI با عملکرد عصبی-شناختی مرتبط نبوده است (53). تحقیقات دیگر با استفاده از اسکن SPECT نشان داده است که بیماران مبتلا به سندرم خستگی در مقایسه با افراد سالم، سطوح پایینتری از جریان خون مغزی منطقهای در سراسر مغز دارند (50، 54).
ناهنجاریهای پرفیوژن CNS، به ویژه هیپوپرفیوژن، نیز اغلب در استاسکن SPECT بیماران مبتلا به سندرم خستگی مزمن نسبت به افراد سالم یا افسرده ممشاهده شده، اگرچه هیچ الگوی آناتومیک خاصی ظاهر نشده است و تعیین تأثیر افسردگی شدید دشوار است (51، 54). در مقابل، اخیرا یک تحقیق با دقت بسیار بالا هیچ تفاوتی را در جریان خون مغزی بین دوقلوهای مبتلا به سندرم خستگی مزمن و همقلوهای سالم آنها تشخیص نداده است (55). تحقیقات MRI و SPECT به طور کلی در نشان دادن برخی ناهنجاریها در بیماران مبتلا به سندرم خستگی سازگار هستند. با این حال، اهمیت عملکردی و کاربرد بالینی این یافتهها نامشخص و منتظر توضیح بیشتر است (52).
تحقیقات عصب روانشناختی. مشکلات شناختی برخی از مخرب ترین و ناتوان کننده ترین علائم سندرم خستگی مزمن هستند (56). اگرچه حدود 85 درصد بیماران از اختلال توجه، تمرکز و تواناییهای حافظه شکایت دارند (57، 58)، اما تحقیقات رسمیعصب روانشناختی نتایج ثابتی به همراه نداشته است. همانطور که تحقیقات اخیر عصبی روانشناختی در سندرم خستگی مزمن تایید کرد، شواهد حاکی از کمبود متوسط اما قابل توجه در پردازش اطلاعات، اختلال در حافظه کاری و یادگیری ضعیف اطلاعات است (59). این اختلالات میتواند دلیل عملکرد ضعیف افراد مبتلا به سندرم خستگی مزمن در توجه پیچیده و وظایف پردازش اطلاعات باشد (60). پریشانی روانشناختی یا اختلال روانپزشکی همزمان ممکن است به نقصهای عصبی-شناختی کمک کند. با این حال، به طور کلی، به نظر میرسد که افراد مبتلا به سندرم خستگی دارای تواناییهای شناختی و عقلانی جهانی هستند (60، 61).
تحقیقات نورواندوکرین. اخیرا یک بررسی مجدد جامع از تحقیقات نورواندوکرین (62) گزارش داد که ناهنجاریها در محور هیپوتالاموس-هیپوفیز-آدرنال (HPA) و مسیرهای سروتونین در بیماران مبتلا به سندرم خستگی شناسایی شدهاند که نشاندهنده یک پاسخ فیزیولوژیکی تغییر یافته به استرس است (63). حدود یک سوم از بیماران مبتلا به سندرم خستگی مزمن هیپوکورتیزولیسم را بروز میدهند (62) که به نظر میرسد از یک منبع CNS به جای محل اولیه آدرنال منشأ میگیرد (64، 65). پژوهش ای جدید نشان داده است که در خانوادهای با 32 عضو که دارای سندرم خستگی مزمن بودند، یک جهش ژنتیکی را وجود دارد که بر توانایی تولید گلوبولین، پروتئین ضروری برای انتقال کورتیزول در خون تأثیر میگذارد (66).
دیگر تحقیقات، ناهنجاریهای فیزیولوژی سروتونین CNS را در کنار سندرم خستگی مزمن نشان دادهاند (62). تجویز آگونیستهای سروتونین باعث افزایش قابل توجه سطح پرولاکتین سرم در بیماران مبتلا به سندرم خستگی ، نسبت به افراد افسرده و سالم میشود، که نشاندهنده افزایش تنظیم CNS در سیستم سروتونرژیک است. در مقابل، بیماران مبتلا به افسردگی بالینی الگوی مخالف هیپرکورتیزولیسم را نشان میدهند و یک پاسخ پرولاکتین با واسطه سروتونین تحت فشار دارند (67، 68).
بررسی اختلالات در عملکرد HPA، هورمونی پاسخهای استرس، و انتقال عصبی سروتونین در بیماران مبتلا به سندرم خستگی مزمن، تکرارپذیرترین و قوی ترین یافتههای گزارش شده تا به امروز را ایجاد کرده است.
تحقیقات فعالیت خودمختار اختلال عملکرد اتونومیک، با تست جدول کج نشان داده شده و با هیپوتانسیون همراه با برادی کاردی (واکنش وازوواگال) یا هیپوتانسیون همراه با تاکی کاردی (واکنش وازوپرسور) در هنگام کج شدن عمودی آشکار میشود، به طور متناقضی در پاتوفیزیولوژی سندرم خستگی دخیل است (69-73). با این حال، ماهیت دقیق و میزان درگیری سیستم اتونومیک در سندرم خستگی مزمن هنوز مشخص نشده است. در حالی که گزارشهای روایی نشان میدهند که بیماران مبتلا به سندرم خستگی با علائمیکه نشاندهنده افت فشار خون با واسطه عصبی هستند، اغلب با درمان مایع، نمک یا فلودروکورتیزون بهبود مییابند (74)، این بهبودها در کارآزماییهای بزرگ و به خوبی کنترل شده شکل نگرفته است (75، 76). همچنین بعید است که این نوع درمان برای همه بیماران مبتلا به سندرم خستگی مفید باشد (75).
ناهنجاریهای سیستم ایمنی
علیرغم بسیاری از تحقیقات روی سیستم ایمنی، تنها چند ناهنجاری به طور مداوم در بیماران مبتلا به سندرم خستگی مزمن گزارش شده است. اینها عبارتند از افزایش بیان نشانگرهای فعال سازی روی سطح سلولی لنفوسیتهای T (77، 78)، به ویژه افزایش تعداد سلولهای T سیتوتوکسیک CD8+ که دارای نشانگرهای آنتی ژنی خاص (79)،و نقص در عملکرد سلولهای کشنده طبیعی هستند (80 -84). سایر یافتهها شامل بسامدهای بالاتر آنتیبادیهای مختلف خودکار است (85، 86). اگرچه در مجموع این نتایج به فعال شدن سیستم ایمنی در سطح پایین اشاره دارد، اما هنوز مشخص نشدهاست که آیا این ناهنجاریها ارتباطی با علائم سندرم خستگی دارند یا خیر. برخی از یافتهها نشان میدهند که درجه فعالسازی ایمنی سلولی میتواند با شدت علائم فیزیکی، مشکلات شناختی و اختلال درک شده مرتبط با سندرم خستگی مزمن مرتبط باشد (87). با این حال، دیگران نشان دادهاند که بهبود بالینی در سندرم خستگی با تغییرات در زیرمجموعههای لنفوسیتی یا فعالسازی مرتبط نیست (88). در حال حاضر هیچ آزمایش ایمونولوژیک برای تشخیص سندرم خستگی وجود ندارد (89).
عوامل عفونی
ویروس اپشتین بار، ویروس هرپس انسانی 6، ویروس کوکس ساکی گروه B، ویروس لنفوتروفیک سلول T انسانی II، هپاتیت C، انتروویروسها و رتروویروسها به عنوان عوامل ایجادکننده سندرم خستگی مزمن شناخته میشوند (90). تحقیقات بر روی یک نشانگر بالقوه برای عفونت ویروسی تمرکز دارد (91). با این حال، تا به امروز هیچ شواهد ثابتی وجود نداشته است که نشانگان خستگی مزمن مجدداً از یک عفونت خاص ناشی میشود (92). در واقع، برخی از بیماران هیچ شواهد بالینی یا آزمایشگاهی از عفونت ویروسی ندارند (93)، و عوامل ضد ویروسی مانند آسیکلوویر یا اینترفرون α در درمان سندرم خستگی مزمن مفید نبوده اند (94، 95). بنابراین، بعید است که یک عامل عفونی منجر به سندرم خستگی مزمن شود.
در عوض، یک گروه ناهمگن از عفونتها ممکن است علائم سندرم خستگی را تحریک کنند یا تداوم ببخشند.
اختلال در خواب
بیماران مبتلا به سندرم خستگی در مقایسه با افراد سالم یا مبتلا به بیماری مزمن، مشکلات بیشتری را در به خواب رفتن، اختلالات خواب بیشتر و چرت زدن بیشتر در طول روز گزارش میدهند (96-98). با این حال، پلی سومنوگرافی نتایج متغیری را به همراه داشته است. برخی از تحقیقات مربوط به سندرم خستگی مزمن، مشخصه “نفوذ آلفا” را در طول خواب غیر REM (99) و کاهش در مرحله 4 خواب (100) نشان داده اند، در حالی که دیگر تحقیقات به چنین نتایجی دست نیافتهاند (96، 98، 101). بنابراین، بر خلاف یافتههای افسردگی شدید (102)، نتایج پلی سومنوگرافی سندرم خستگی، اختلال خواب ثابت یا نوسانی را نشان نداده است. جالب است بدانید که اختلال خواب با شدت خستگی (98) یا درجه اختلال در وضعیت عملکردی (100) ارتباطی ندارد. در نهایت، برخی از افراد با علائم سندرم خستگی مزمن که با پلی سومنوگرافی مشخص میشوند، به اختلالات خواب مانند آپنه خواب مبتلا هستند (98، 103). این گونه وضعیتها به راحتی قابل درمان است و اگر شدید باشند، تشخیص سندرم خستگی را منتفی میکنند. برخی از محققان معتقدند که اختلالات خواب رایج ترین تشخیصهای پزشکی نادیده گرفته شده در میان بیماران مبتلا به سندرم خستگی مزمن است (101) که بر اهمیت تشخیص خستگی از خواب آلودگی تاکید دارد.
تحقیقات ورزش
بیماران مبتلا به سندرم خستگی اغلب از مشکلات در ورزش شکایت دارند. بسیاری از بیماران گزارش میدهند که حتی تلاشهای جزئی فعالیت بدنی منجر به بدتر شدن خستگی و سایر علائم میشود. علاوه بر این، برخی شواهد نشان میدهد که بسیاری از بیماران مبتلا به سندرم خستگی مزمن با استراحت یا اجتناب از فعالیت بدنی با بیماری خود کنار میآیند (104-106). طی تحقیقی با زیر نظرگرفتن عینی اکتیگرافی الگوهای فعالیت بدنی نشان داده شد که افراد مبتلا به سندرم خستگی مزمن در مجموع نسبت به افراد دیگر حاضر در آزمایش کمتر فعال بودند و پس از طی کردن بالاترین سطح فعالیت، بیشتر استراحت میکردند؛ اما تنها حدود یک چهارم آنها بطور کامل بی تحرک بودند (107). بنابراین، به طور ذهنی و احتمالاً عینی، بیماران مبتلا به سندرم خستگی دچار کاهش فعالیت بدنی میشوند که میتواند خستگی را تشدید کند یا تداوم ببخشد.
نتیجه چندین پژوهش بر روی قدرت، سطح آمادگی، و پاسخ فیزیولوژیکی بیماران مبتلا به سندرم خستگی که روی ورزش متمرکز شده بودند، متفاوت از تحقیقات قبلی بود. تعدادی از تحقیقات شواهدی را برای مدلی ارائه کرده اند که در آن عدم آمادگی بدن به حفظ ناتوانی آن کمک میکند (108). این تحقیقات افزایش اسید لاکتیک را در پاسخ به ورزش (109) و کاهش مجدد ظرفیت انتقال اکسیژن (110)، تعداد میتوکندریهای عضلانی (111)، و آمادگی جسمانی و ظرفیت ورزش (112-114) نشان دادهاند. تحقیقات دیگر ظرفیت هوازی طبیعی یا نزدیک به نرمال (115، 116) و عملکرد ماهیچهها (117، 118) و لاکتات پس از تمرین را پیدا کرده اند.
غلظتهای قابل مقایسه با غلظتهای موجود در افراد با مقایسه کم تحرک (116).
با توجه به همان سطح فعالیت بدنی مستند آزمایشگاهی، بسیاری از بیماران مبتلا به سندرم خستگی مزمن به حداکثر ضربان قلب پیش بینی شده در سن دست نمییابند (119، 120). آنها تلاش لازم و خستگی ناشی از آن را به طور قابل توجهی بالاتر میدانند (118)، با این حال درجه تلاش قابل اندازه گیری به طور قابل توجهی پایین تر از افراد مقایسه کننده کم تحرک است (117). این مشاهدات بیشتر با تلاش زیر حداکثری سازگار هستند تا با حالت زدایی فیزیکی که این موضوع نتیجه تغییرات ادراکی در حس کردن احساسات بدنی است. در حالی که این یافتهها نقش ظرفیت ورزش را در سندرم خستگی مزمن روشن نمیکنند، اما نشان میدهند که ادراک افزایش تلاش، کاهش فعالیت، و کاهش وضعیت بدنی متعاقب آن میتواند علائم سندرم خستگی را تداوم ببخشد.
اختلالات روانی
از آنجایی که یک نشانگر فیزیولوژیکی ثابت یا یافته فیزیکی برای سندرم خستگی شناسایی نشده است، برخی از محققان فرض کرده اند که سندرم خستگی مزمن در درجه اول یک اختلال روانپزشکی است (121).
چندین محقق معتقدند که سندرم خستگی مزمن و اختلالات مربوط به آن تظاهرات یک وضعیت روانپزشکی مانند اختلال جسمانی سازی (123)، هیپوکندریازیس (124)، افسردگی شدید (125، 126)، یا افسردگی غیر معمول (127) هستند. در واقع، افراد مبتلا به سندرم خستگی در مقایسه با سایر افراد مبتلا به بیماری مزمن یا افراد سالم، شیوع بیشتری از اختلالات خلقی فعلی و مادام العمر، عمدتاً افسردگی شدید دارند. 25٪ و 50٪ – 75٪ از بیماران به ترتیب دارای سابقه فعلی یا مادام العمر افسردگی شدید هستند (128-132). اختلال اضطراب فراگیر و اختلال آنچنان ماتوفرم نیز در افراد مبتلا به سندرم خستگی مزمن نسبت به جمعیت عمومیبه میزان بیشتری رخ میدهد (128، 133-135). در اکثر (130-132)، اما نه همه موارد (3، 136)، اختلال خلقی یا اضطرابی قبل از شروع سندرم خستگی مزمن است.
نکته قابل توجه این است که چگونه علم روانپزشکی در سندرم خستگی مزمن دخیل میشود. برنامه مصاحبه تشخیص (137)، یک مصاحبه بسیار ساختارمند که برای مصاحبهگران غیرمتخصص طراحی شده است، ابزاری است که معمولاً برای تعیین آسیبشناسی روانی در سندرم خستگی استفاده میشود. بنابراین، با نسبت دادن علائم غیرقابل توضیح مانند خستگی به دلایل روانپزشکی، ممکن است شیوع اختلالات روانپزشکی در بیماران مبتلا به سندرم خستگی مزمن را بیش از حد برآورد کند. تحقیقات متعددی با استفاده از مصاحبه ساختاریافته بالینی DSM-III-R (138)، یک مصاحبه نیمه ساختاریافته که توسط یک پزشک آموزش دیده انجام میشود، نشان داده اند منجر به کاهش میزان اختلالات روانپزشکی در سندرم خستگی مزمن میشود (15، 136، 139).
اختلال جسمیسازی در مقایسه با شیوع 0.03 درصد برای اختلال جسمانی سازی در جامعه (140)، شیوع در سندرم خستگی مزمن بالا است، که تا 28٪ بالا میرود (121، 130، 131، 134-136، 141-143). ارزیابی اختلال جسمانی سازی در سندرم خستگی به شدت تحت تأثیر اسناد ارائه شده در مورد علائم بیمار است. اگرچه تمایز بین بیماریهای جسمیو روانپزشکی اغلب مفید یا دقیق نیستند، اما تمایز آنها تا حدی مبنای تشخیص جسمانی شدن است. این که آیا علائمیکه در چند عضو پدیدار میشوند و علائم ناشناخته معمولی سندرم خستگی مزمن به عنوان علائم پزشکی یا روانپزشکی در نظر گرفته میشوند، بر فراوانی اختلال جسمانی شدن تأثیر میگذارد (141). در واقع، زمانی که علائم سندرم خستگی مزمن ناشی از علل جسمیو نه روانی در نظر گرفته شود، میزان اختلال جسمانی سازی به طور چشمگیری در بیماران مبتلا به سندرم خستگی مزمن کاهش مییابد (141). بنابراین، تشخیص اختلال جسمانی سازی تا حد قابل توجهی وابسته به اسناد معاینه کننده از علائم سندرم خستگی مزمن (144) است و در درک سندرم خستگی کاربرد محدودی دارد.
اختلالات اضطرابی
اختلالات اضطرابی شایع هستند جمعیت عمومی، با طول عمر 3.5٪ و 5.1٪ به ترتیب برای اختلال هراس و اختلال اضطراب فراگیر هستند (145). اختلال وحشت و اختلال اضطراب فراگیر نیز شرایط همراه مشترک در بین مبتلایان به سندرم خستگی مزمن هستند، اگرچه سندرم خستگی مزمن در تحقیقات متفاوت مشخص میشود. شیوع اختلال هراس در طول عمر در سندرم خستگی مزمن بین 17% تا 25% و نرخ اختلال اضطراب فراگیر از 2% تا 30% تخمین زده شده است (133، 134، 146). این ادبیات به همپوشانی بین سندرم خستگی مزمن و اضطراب اشاره دارد. این همپوشانی، همراه با برخی شباهتهای عصبی زیستشناختی بین سندرم خستگی و اختلال اضطراب فراگیر – از جمله کاهش جریان خون مغزی، بیش فعالی سمپاتیک، و ناهنجاریهای خواب (147) – بیشتر رابطه بین سندرم خستگی مزمن و اختلالات اضطرابی بررسی میکند. با این حال، همبودی ساده سندرم خستگی مزمن و اختلالات اضطرابی نشان نمیدهد که سندرم خستگی مزمن تظاهر فیزیکی یک اختلال اضطرابی است.
افسردگی شدید
افراد مبتلا به سندرم خستگی مزمن دارای میزان بالایی از افسردگی شدید لحظهای و مادام العمر هستند، که به عنوان شواهدی در نظر گرفته شده است که سندروم خستگی مزمن یک تظاهر غیر معمول افسردگی شدید است. از سوی دیگر، نرخ بالای افسردگی در سندرم خستگی میتواند ناشی از همپوشانی علائم، پاسخ عاطفی به ناتوان کردن خستگی، تغییرات ویروسی یا ایمنی، یا تغییرات در فیزیولوژی مغز باشد (144). تحقیقات نشان داده اند که سندرم خستگی مزمن و افسردگی اساسی احتمالاً موجودیتهای مجزایی هستند. اول، در حالی که برخی از علائم سندرم خستگی علائم افسردگی شدید نیز هستند، بسیاری دیگر مانند گلودرد، آدنوپاتی، آرترالژی، و خستگی پس از تمرین – نمونه ای از اختلالات روانپزشکی نیستند. دوم، الگوی علائم به طور قابل توجهی متفاوت هستند، به طوری که بیماران مبتلا به سندرم خستگی عموماً علائم افسردگی کلاسیک مانند بی لذتی، احساس گناه و بی انگیزگی را بروز نمیدهند (128، 148، 149) و بیشتر شبیه بیماران مبتلا به مولتیپل اسکلروزیس هستند (149). سوم، افسردگی شدید ممکن است با تنظیم مرکزی محور HPA همراه باشد که منجر به هیپرکورتیزولیسم خفیف میشود (67، 68). برعکس، در سندرم خستگی مزمن، یک تنظیم مرکزی پایین مشاهده میشود (64). چهارم، اختلالات خواب از افسردگی شدید – کاهش تاخیر REM و افزایش تراکم REM (102) – معمولاً در سندرم خستگی وجود ندارد. پنجم، دوزهای درمانی داروهای ضد افسردگی در درمان علائم سندرم خستگی مزمن مؤثر نبوده است (150). ششم، بسیاری از بیماران مبتلا به سندرم خستگی مزمن هیچ مدرکی دال بر افسردگی شدید در هیچ مقطعی از زندگی خود ندارند. در نهایت، همبودی ساده سندرم خستگی مزمن و افسردگی به رابطه زمانی آنها نمیپردازد. علائم افسردگی میتواند مقدم بر بیماری باشد یا در پاسخ مجدد به بیماری رخ دهد. در این راستا، اضطراب و افسردگی رایج ترین پاسخهای عاطفی به یک بیماری پزشکی هستند (151).
اگرچه دادههای تازه نشان میدهند که سندرم خستگی و اختلالات روانپزشکی (به ویژه افسردگی شدید) متمایز هستند، اما رابطه بین سندرم خستگی مزمن و روانپزشکی همچنان محل بحث است. مسئله اساسی یکی از برچسبگذاریهای تشخیصی برای اختلالات مبتنی بر علائم در غیاب یافتههای فیزیولوژیکی مشخص یا علت واضح است. از نظر تاریخی، این مسئله ممکن است با تمایز بین شرایط “پزشکی یا فیزیکی” و “روانی” حل شده باشد. در حالی که بحث جامع در مورد برچسب گذاری تشخیصی خارج از محدوده این مقاله است، بحثهای زیادی در مورد سودمندی و مناسب بودن ایجاد این تمایز وجود دارد (152). علاوه بر این، موفقیت عوامل دارویی در درمان اختلالات روانپزشکی این تمایز را مبهم کرده است، و شاید نشان دهد که هیچ تمایزی وجود ندارد (153). اخیراً، یک مدل چند محوری از تشخیص پیشنهاد شده است که عوامل بیولوژیکی، روانی و اجتماعی درگیر در هر تشخیص خاص و اختلالات مرتبط را در نظر میگیرد (154). در حالی که بحث در مورد سندرم خستگی مزمن به عنوان یک وضعیت “پزشکی” یا “روانی” بدون شک ادامه خواهد داشت، بعید است که افسردگی شدید، برای مثال، تنها یا اصلی ترین علت سندرم خستگی باشد. با این حال، از نظر بالینی، از آنجایی که بسیاری از بیماران مبتلا به سندرم خستگی مزمن از افسردگی شدید و اختلالات اضطرابی رنج میبرند، باید تلاشهایی برای ارزیابی و درمان این شرایط و همچنین علائم سندرم خستگی انجام شود.
اسناد، ادراک و مقابله
اسناد مربوط به علل یک بیماری یا علائم آن در تعیین پاسخ بیمار به بیماری مهم است (155). بیماران مبتلا به سندرم خستگی مزمن اغلب بیماری خود را به دلایل فیزیکی نسبت میدهند و کمکهای روانی یا شخصی را کوچک میکنند (148، 156، 157). به عنوان مثال، در مقایسه با بیماران مبتلا به دیابت، آرتریت روماتوئید و درد مزمن، افراد مبتلا به سندرم خستگی مزمن علائم خود را بیشتر به “ویروس” یا “آلودگی” نسبت میدهند و کمتر نقشی را برای رفتار خود قائل هستند (56). چنین اسناد با افزایش علائم (158) و اختلال عملکردی (159، 160) و پیامدهای ذهنی و عینی بدتر در طول زمان مرتبط بوده است (161). قابل توجه است که بستگان نیز تمایل دارند علائم بیماران را به علل جسمانی نسبت دهند (157) و باورها و اسناد آنها در مورد سندرم خستگی و همچنین رفتارهای ناخواسته ممکن است به طور ناخواسته باعث تقویت رفتار بیماری در بیماران شود (162). اگرچه پیشنهاد شده است که انحرافات جسمیممکن است یک عامل خطر برای ایجاد سندرم خستگی مزمن باشد (157)، اما احتمالاً بیماری را تشدید کرده و منجر به ناتوانی بیشتر میشود.
ادراک احساسات و علائم بدنی میتواند بر تفسیر تجربیات جسمانی و بیماری تأثیر بگذارد (163). از نظر ذهنی، بیماران مبتلا به سندرم خستگی و آنهایی که درد مزمن داشتند، نسبت به افراد سالم مقایسه شده در سطح بسیار بالاتری قرار گرفتند. این مقایسه براساس تحریفات ادراکی جسمی بوده است که نشان میدهد هر دو گروه بیماری خود را جدی میپندارند (164). ادراکات مربوط به عملکرد سیستم ایمنی به شدت با خلق و خو و احساس خستگی مرتبط است، اما با معیارهای عینی ایمنی مانند آنتی بادیهای سرم یا لنفوسیتهای خون ارتباطی ندارد (165). درک علائم سندرم خستگی مزمن نشان داده است که یک پیش بینی کننده قوی برای سرزندگی و عملکرد فیزیکی و اجتماعی است (166، 167).
یافتههای عینی از ورزش و تست درد در بیماران مبتلا به سندرم خستگی مزمن حاکی از تحریفهای ادراکی در ارزیابی احساسات بدنی است. علاوه بر تحقیقات ورزشی که قبلا ذکر شد، سایر تحقیقات آستانه و تحمل درد را با استفاده از فشار سنج و تست فشار سرد در افراد سالم و مبتلایان به سندرم خستگی و افسردگی اساسی ارزیابی کردهاند (168). افراد مبتلا به سندرم خستگی مزمن و افسردگی به طور قابل توجهی درد بیشتری نسبت به افراد مورد مقایسه داشتند، اما گروهها از نظر فشار یا آستانه درد سرد یا تحمل تفاوتی نداشتند. این یافتهها مطابق با افزایش حساسیت ادراکی (آستانه پایین و تحمل) نسبت به گرما است. فشار و درد سرد که در فیبرومیالژیا (169-171) یک اختلال نزدیک به هم مرتبط است. به طور کلی، تحقیقات ادراک نشان میدهد که صرفنظر از علت سندرم خستگی مزمن، روشهایی که بیماران مبتلا به سندرم خستگی مزمن خود را درک میکنند، علائم خود را برچسبگذاری میکنند، و ارزیابی عوامل استرس زا ممکن است اختلال عملکرد فیزیکی و روانی اجتماعی آنها را تداوم ببخشد یا تشدید کند.
افراد مبتلا به سندرم خستگی مزمن از استراتژیهای مختلفی برای مقابله با پیامدهای ناتوان کننده خستگی استفاده میکنند. به طور کلی، چندین پژوهش نشان میدهد که بیماران مبتلا به سندرم خستگی در مقایسه با افراد سالم (172)، بیماران مراقبتهای اولیه با سن و جنس بدون خستگی مزمن (173)، یا دوقلوهای غیرقلوهای آنها، بهطور قابلتوجهی از استراتژیهای فرار/اجتناب استفاده میکنند (174). راهبردهای اجتناب، به نوبه خود، با خستگی بیشتر، اختلال، و سایر مشکلات روانی اجتماعی در سندرم خستگی مزمن همراه بوده است (175، 176). بنابراین، اگرچه دلیلی برای سندرم خستگی مزمن نیست، اما استراتژیهای مقابله ناسازگار میتوانند این بیماری را تداوم ببخشند.
ارزیابی بالینی
تا به امروز، هیچ آزمایشی به اندازه کافی حساس یا اختصاصی نبوده است که بتواند یک تست تشخیصی برای سندرم خستگی باشد. ارزیابی بالینی بیماران خستگی مزمن با هدف شناسایی علل زمینه ای پزشکی یا روانپزشکی خستگی انجام میشود که بسیاری از آنها در تعریف CDC از بیماری مشخص شده اند (8). برای انجام این کار، مؤسسه ملی بهداشت توصیه کرده است که بیماران مبتلا به خستگی مزمن با یک سری آزمایشات آزمایشگاهی استاندارد و یک معاینه فیزیکی کامل ارزیابی شوند (26). با این وجود، آزمایشات آزمایشگاهی و معاینه فیزیکی به طور کلی در سندرم خستگی مزمن قابل توجه نیستند (177). شایع ترین ناهنجاری، وجود حساسیت عضلانی اسکلتی در نقاط مختلف است که با فیبرومیالژیا سازگار است، که در 70٪ از بیماران مبتلا به سندرم خستگی مزمن رخ میدهد (35).
در حالی که اکثر اختلالات روانپزشکی غیر روان پریشی برای تشخیص سندرم خستگی مزمن مستثنی نیستند، ارزیابی اختلالات روانپزشکی همراه در مدیریت کافی بیماران مبتلا به سندرم خستگی ضروری است. در واقع، افسردگی شدید مهمترین عامل در تشخیص سندرم خستگی مزمن است. سایر عوامل شخصیتی و روانی-اجتماعی را نیز باید در نظر گرفت. اگرچه بسیاری از بیماران مبتلا به سندرم خستگی مزمن اختلالات روانپزشکی فعلی، سبکهای مقابله ناسازگار یا سایر آسیب شناسیهای روانی ندارند، ارزیابی وجود این مسائل به عنوان بخشی از ارزیابی بالینی معمول میتواند اولین گام در درمان سندرم خستگی و سایر علائم باشد.
درمان
به دلیل علت نامشخص، عدم قطعیت تشخیصی، و ناهمگنی ناشی از جمعیت سندرم خستگی، هیچ توصیه درمانی ثابتی برای سندرم خستگی مزمن وجود ندارد. در عمل، درمان، چه دارویی و چه غیرداروی
جدول 1 تحقیقات کنترل شده یا مورد شاهدی درمان سندرم خستگی مزمن، بر اساس دسته درمانی
| دسته بندی و پژوهش درمانی | سال | مقایسهها | نتایج | ||
| ایمونولوژیک و ضد ویروسی | |||||
| استراوس و همکاران 94 . | 1988. | آسیکلوویر در مقابل دارونما | غيرقاطع | ||
| لوید و همکاران 178 | ۱۹۹۰ | ایمونوگلوبولین G (IgG) در مقابل دارونما | IgG > تسکین دهنده | ||
| استریر و همکاران (179) | 1994 | آمپلیژن در مقابل دارونما | آمپلیژن > تسکین دهنده | ||
| استاینبرگ و همکاران (180) | 1996 | ترفنادین در مقابل دارونما | تفاوتی ندارد | ||
| پترسون و همکاران (181) | ۱۹۹۰ | IgG در مقابل دارونما | تفاوتی ندارد | ||
| ولمر-کونا و همکاران 182 | 1997 | IgG در مقابل دارونما | تفاوتی ندارد | ||
| See and Tilles (183) | 1996 | اینترفرون-α 2a در مقابل دارونما | تفاوتی ندارد | ||
| بروک و همکاران (184) | 1993 | اینترفرون-α 2b در مقابل عدم درمان | غيرقاطع | ||
| دی وینچی و همکاران (185) | 1996 | عصاره قابل دیالیز از لنفوسیتهای ایمنی | تفاوتی ندارد | ||
| IgG در مقابل دارونما | |||||
| اندرسون و همکاران (186) | 1998 | واکسن استافیلوکوکوس توکسوئید در مقابل دارونما | غيرقاطع | ||
| ایمونولوژیک و | |||||
| درمان غیر دارویی | درمان ترکیبی > یا سایر درمانها | ||||
| لوید و همکاران (187) | 1993 | عصاره لکوسیت قابل دیالیز و شناختی | |||
| رفتار درمانی در مقابل درمان | به تنهایی یا دارونما برای تأثیرات بر کیفیت | ||||
| تنهایی در مقابل دارونما | زندگی | ||||
| داروشناسی | |||||
| پترسون و همکاران (75) | 1998 | فلودروکورتیزون در مقابل دارونما | تفاوتی ندارد | ||
| روو و همکاران (76) | 2001 | فلودروکورتیزون در مقابل دارونما | تفاوتی ندارد | ||
| ورکولن و همکاران (150) | 1996 | فلوکستین در مقابل دارونما | تفاوتی ندارد | ||
| مک کنزی و همکاران (188، 189) | 1998، 2000 | هیدروکورتیزون در مقابل دارونما | تفاوتی ندارد | ||
| مورکنز و همکاران (190) | 1998 | هورمون رشد در مقابل دارونما | تفاوتی ندارد | ||
| اسنوراسون و همکاران (191) | 1996 | گالانتامین در مقابل دارونما | تفاوتی ندارد | ||
| فورسایت و همکاران (192) | 1999 | نیکوتین آمید آدنین دیوکلئوتید در مقابل | غيرقاطع | ||
| دارونما | |||||
| ناتلسون و همکاران (193) | 1996 | فنلزین در مقابل دارونما | تفاوتی ندارد | ||
| هیکی و همکاران (194) | 2000 | موکلوبماید در مقابل دارونما | غيرقاطع | ||
| کلیر و همکاران (195) | 1999 | هیدروکورتیزون در مقابل دارونما | هیدروکورتیزون > تسکین دهنده | ||
| ناتلسون و همکاران (196) | 1998 | سلژیلین در مقابل دارونما | سلژیلین > دارونما | ||
| دارویی و فیزیکی | |||||
| ویردن و همکاران (197) | 1998 | فلوکستین و ورزش مناسب در مقابل دارونما | فلوکستین افسردگی را بهبود بخشید. ورزش | ||
| تصور از سلامتی و خستگی را بهبود بخشید. | |||||
| فیزیکی | ورزش > انعطاف پذیری/آرامش | ||||
| فولچر و وایت (198) | 1997 | درمان با ورزش مناسب در مقابل انعطاف پذیری/ | |||
| آرام سازي | کلیه گروههای آموزشی > استاندارد شده | ||||
| 2015؛ پاول و همکاران (199) | 2001 | حداکثر آموزش ورزشی، حداقل | |||
| آموزش ورزش یا آموزش تلفنی | مراقبت پزشکی | ||||
| مداخله در مقابل پزشکی استاندارد | |||||
| مراقب باشید | ماساژ دادن > شم الکتریسیته از راه پوست | ||||
| فیلد و همکاران (200) | 1997 | ماساژ در مقابل شم الکتریسیته از راه پوست | |||
| تحریک عصبی | تحریک عصبی | ||||
| پرین و همکاران (201) | 1998 | درمان استئوپاتی در مقابل مراقبت معمولی | درمان استئوپاتی > مراقبت عادی | ||
| چند بعدي | رفتار درمانی شناختی > | ||||
| فریدبرگ و کروپ (202) | 1994 | رفتار درمانی شناختی در مقابل عدم درمان | بدون درمان | ||
| دیل و همکاران (203، 204) | 1997، 1998 | درمان شناختی رفتاری در مقابل آرامش | رفتار درمانی شناختی > | آرام سازي | |
| شارپ و همکاران (205، 206) | 1996، 1998 | درمان شناختی رفتاری و مراقبتهای پزشکی | درمان ترکیبی > مراقبت پزشکی | ||
| فقط در مقابل مراقبتهای پزشکی | فقط | ||||
| چیشولم و همکاران (207) | 2001 | رفتار درمانی شناختی در مقابل مشاوره | تفاوتی ندارد | ||
| Ridsdale و همکاران (208) | 2001 | رفتار درمانی شناختی در مقابل مشاوره | تفاوتی ندارد | ||
| پرینس و همکاران (209) | 2001 | رفتار درمانی شناختی در مقابل هدایت شده | رفتار درمانی شناختی > | هدایت شده | |
| گروههای حمایتی در مقابل سیر طبیعی | گروههای حمایتی؛ رفتار شناختی | ||||
| درمان > دوره طبیعی | |||||
| شلیز و جیسون (210) | 1996 | رفیق و مربی در مقابل لیست انتظار | رفیق / مربی > مقایسه لیست انتظار | ||
| شرایط مقایسه | وضعیت | ||||
| مارلین و همکاران (211) | 1998 | مدیریت پزشکی، درمان روانپزشکی، | غيرقاطع | ||
| و رفتار درمانی شناختی در مقابل | |||||
| ارزیابی به تنهایی | |||||
| مکملهای غذایی | |||||
| سایر محصولات | رفتار > دارونما | ||||
| کاکس و همکاران (212) | ۱۹۹۱ | سولفات منیزیم در مقابل دارونما | |||
| وارن و همکاران (213) | 1999 | اسید چرب ضروری در مقابل دارونما | تفاوتی ندارد | ||
| کاسلو و همکاران (214) | 1989 | عصاره کبد حاوی اسید فولیک و | تفاوتی ندارد | ||
| سیانوکوبالامین در مقابل دارونما | |||||
| Awdry (215, 216) | 1996، 1996 | هومیوپاتی در مقابل دارونما | غيرقاطع | ||
ماکولوژیک، به طور کلی به سمت تسکین علائم و بهبود عملکرد هدایت شده است. جدول 1 خلاصه ای از یافتههای کارآزماییهای کنترل شده و تحقیقات مورد شاهدی-درمان با حداقل 10 فرد مبتلا به خستگی مزمن را نشان میدهد.
سندرم بر اساس یک تعریف ثابت تشخیص داده شده است. این تحقیقات درمانی، مواد ایمونولوژیک، محصولات دارویی، مکملهای غذایی، فیزیوتراپی و چند بعدی را ارزیابی کرده است.
222 http://ajp.psychiatryonline.org Am J Psychiatry 160:2, February 2003
درمانها به استثنای یافتههای درمانهای فیزیکی و چند بعدی (یعنی مداخلات رفتاری)، نتایج این تحقیقات درمان کنترلشده منفی یا غیرقطعی بوده است (217).
درمانهای دارویی
به استثنای یک کارآزمایی کنترل شده با پلاسبو در مورد ایمونوگلوبولین G (IgG) (178) و یک پژوهش تصادفی، کنترل شده با پلاسبو، دوسوکور روی یک اسید ریبونوکلئیک (179)، مواد ایمونولوژیکی و ضد ویروسی نشان داده نشده است که در درمان خستگی و سایر علائم در سندرم خستگی موثر است (94، 180-185). سایر مواد دارویی، از جمله آنتی کولینرژیکها، هورمونها، نیکوتین آمید آدنین دی نوکل-اتید، و داروهای ضد افسردگی، اساساً بدون نتایج مثبت مورد پژوهش قرار گرفته اند (75، 76، 150، 188-194). یک کارآزمایی نشان داد که خستگی پس از درمان با استروئیدها در مقایسه با دارونما کاهش یافته است (195)، اما کارآزمایی استروئیدی دیگر این کارآزمایی را نشان نداد (188). پاسخ به مهارکنندههای انتخابی بازجذب سروتونین مانند فلوکستین حداقل بوده است، احتمالاً به دلیل حساسیت فوقالعاده سروتونرژیک ذکر شده در سندرم خستگی (67، 150). مهارکنندههای مونوآمین اکسیداز، بهویژه، همانطور که انتظار میرفت، در جمعیتهایی با علائم رویشی قابلتوجهی امیدوارکننده هستند (196، 218). اگرچه مزایای داروهای ضد افسردگی به طور قطعی در کارآزماییهای کنترلشده نشان داده نشده است، موفقیت آنها در درمان اختلال مرتبط فیبرومیالژیا (219) آنها را به مداخلهای معقول تبدیل میکند. شواهد حکایتی حاکی از آن است که دوزهای پایین این داروها (مثلاً 30-10 میلی گرم نورتریپتیلین) که هنگام خواب تجویز میشود، خواب را بهبود میبخشد و درد را کاهش میدهد (95). علاوه بر این، استفاده از استامینوفن یا سایر عوامل ضد التهابی غیر استروئیدی ممکن است در بیماران مبتلا به شکایات اسکلتی عضلانی بارز مفید باشد.
غیر دارویی و مداخلات رفتاری
درمانهای غیردارویی – بهویژه، برنامههای ورزشی مناسب و درمان شناختی رفتاری – در بهبود نتیجه سندرم خستگی مزمن مؤثر بودهاند. استفاده از آنها بر اساس تحقیقاتی است که نشان میدهد عوامل شناختی و رفتاری در تداوم علائم سندرم خستگی مزمن نقش دارند. در این راستا میتوان از درمان شناختی رفتاری که در درمان افسردگی و شرایط درد مانند کمردرد مزمن و درد غیر معمول قفسه سینه موثر بوده است برای افزایش فعالیت و آموزش راهبردهای مقابله ای مؤثر استفاده کرد (220).
اگرچه تحقیقات قبلی در مورد درمان شناختی رفتاری برای سندرم خستگی نتایج متفاوتی داشت (187، 202)، اما کارآزماییهای جدیدتر و به خوبی کنترل شده نشان داد که بیمارانی با دریافت بیش از 70 درصد از جلسات درمان شناختی رفتاری بهبود یافتهاند. این بهبود در عملکرد فیزیکی و دیگر عملکردها با حدود 20٪ تا 27٪ از شرکت کنندگانی که به آرامش (203، 204) یا مراقبتهای پزشکی معمول مقایسه شده است (205، 206).
مشاوره همچنین ممکن است به همان اندازه در رویکرد شناختی رفتاری در درمان خستگی مزمن و سندرم خستگی مزمن در مراقبتهای اولیه مفید باشد (207، 208).
علاوه بر این، کارآزماییهای تصادفیسازی و کنترلشده ورزش هوازی مناسب در مقایسه با مداخلات انعطافپذیری/آرامسازی، بهبودهای قابلتوجهی را در خستگی، وضعیت عملکردی و تناسب اندام گزارش کردهاند (197، 198، 221). آموزش در مورد فواید ورزش در افزایش سطح فعالیت بیماران مبتلا به سندرم خستگی موثر است (199). توجه به این نکته مهم است که به نظر میرسد بهبودهای حاصل از این رویکردهای رفتاری طی 6 تا 14 ماه پیگیری (203، 205، 209) و حتی تا 5 سال پس از درمان (222) ادامه داشته باشد. این تحقیقات شواهدی ارائه میدهند که نشان میدهد ورزش مناسب و بازسازی شناختی میتواند بر سلامت جسمانی و عملکرد بسیاری از بیماران مبتلا به سندرم خستگی تأثیر مثبت بگذارد. یک تمرکز مفید برای تحقیقات آینده، تعیین جمعیت بیمارانی است که بیشترین سود را از این درمانها به دست میآورند.
رویکردهای جایگزین و مکمل
مانند بیماران مبتلا به سایر بیماریهای مزمن که طب سنتی قادر به ارائه درمان یا تسکین علائم کافی برای آنها نبوده است، بسیاری از بیماران مبتلا به سندرم خستگی مزمن از درمانهای جایگزین با نتیجه ناشناخته استفاده میکنند (9، 32، 223). این درمانها شامل مگاویتامین، انرژی درمانی، درمانهای گیاهی و رژیمهای غذایی ویژه است (223-225). با این حال، تحقیقات کنترل شده برای تعیین اثربخشی این درمانها تقریباً وجود ندارد. سولفات منیزیم تنها ماده ای است که در یک پژوهش تصادفی، دوسوکور و کنترل شده با دارونما، بر سلامت و عملکرد بیماران مبتلا به سندرم خستگی مزمن تأثیر مثبت نشان میدهد (212). با این حال، سه گزارش بعدی، یک کارآزمایی باز و دو پژوهش ارزیابی شواهدی مبنی بر کمبود منیزیم در بیماران مبتلا به سندرم خستگی پیدا نکردند (226).
حمایت از بیمار و خودیاری
جمعیت بیماران مبتلا به سندرم خستگی مزمن به طور کلی به خوبی مطلع هستند و دارای یک شبکه حمایتی قوی از جامعه هستند. جستجوی سریع یک موتور جستجوی اینترنتی با استفاده از کلمات کلیدی “سندرم خستگی مزمن”، “خودیاری” و “حمایت از بیمار” بیش از 5000 سایت را نشان میدهد. از آنجایی که علل و درمان کافی سندرم خستگی به طور محکم مشخص نشده است، گروههای خودیاری و حمایتی میتوانند اطلاعات و احساس اجتماعی را در اختیار بیماران قرار دهند. با این حال، برخی از این اطلاعات در مورد سندرم خستگی مزمن و درمانهای رایج ممکن است با پزشکی مبتنی بر شواهد سازگار نباشد (227). گروههای حامیبیمار همچنین اطلاعات ارائه میکنند، تحقیقات را ترویج میکنند، و خدمات تشویقی و حمایتی را برای بیماران مبتلا به سندرم خستگی مزمن ارائه میکنند. این گروهها عمدتاً بر پیامدهای اجتماعی و پزشکی/درمانی و سندرم خستگی مزمن به عنوان یک اختلال پزشکی یا روانپزشکی تمرکز کرده اند. با این حال، در نهایت، هدف از این حمایت از گروهها برای به دست آوردن درمان کافی است تا تحقیقات ادامه دار را ترویج دهند.
پیشآگهی
تحقیقات طولی با مدت زمان متفاوت نشان داده است که اگرچه 17 تا 64 درصد از بیماران مبتلا به سندرم خستگی مزمن بهبود مییابند، اما کمتر از 10 درصد سلامتی کامل خود را باز پس میگیرند و 10 تا 20 درصد دیگر در طول پیگیری بدتر میشوند (105، 175، 228،).با این حال، بسیاری از این تحقیقات در میان بیماران با درمانهای تخصصی انجام شد. نتایج در مراقبتهای اولیه پیش آگهی بهتری دارند (229). سن بالاتر، طول مدت طولانیتر بیماری، شدت خستگی، بیماری روانپزشکی همراه، و مشکلات بدنی برای سندرم خستگی مزمن معمولاً از عوامل خطر برای پیشآگهی ضعیفتر هستند (229). در مقابل، به نظر میرسد که کودکان و نوجوانان با سهولت بیشتری بهبود مییابند (230). درمانهای اختصاصی برای مکانیسمهای زمینهای ممکن است به طور قابل توجهی نتیجه را بهبود بخشد و باید برای بیماران مبتلا به سندرم خستگی مزمن امیدوار باشد.
درمان مبتنی بر علائم است و شامل راهبردهای دارویی و رفتاری است. درمان شناختی رفتاری و برنامههای ورزشی مناسب میتواند به ویژه در درمان خستگی و علائم و ناتوانی مرتبط با آن در برخی از بیماران موثر باشد. علاوه بر این، درمان موفقیت آمیز میتواند بر بهبود شرایط همراه مانند افسردگی شدید و آپنه خواب، کاهش علائم دردناک، افزایش فعالیت، بهبود مهارتهای مقابله و کاهش تفکر فاجعه آمیز با هدف بهبود سطح عملکرد بیمار تمرکز کند. هر درمان مؤثری بر اساس احترام و حمایت بیمار-پزشک-پزشک بنا شده است و درمان باید فردی باشد که منعکس کننده ناهمگونی جمعیت سندرم خستگی مزمن است.
دریافت در 17 آوریل 2001; ویرایش دریافت شده در 15 مه 2002؛ پذیرفته شده در 5 ژوئیه 2002. از گروههای روانپزشکی و علوم رفتاری و پزشکی، دانشگاه واشنگتن، سیاتل. آدرس درخواستهای چاپ مجدد به دکتر آفاری، دانشگاه واشنگتن، مرکز پزشکیهاربرویو، خیابان نهم 325، جعبه 359780، سیاتل، WA 98104. afri@u.washington.edu (ایمیل).
تا حدی توسط کمک مالی NIH 2 U19 AI-38429-05 (دکتر بوچوالد) پشتیبانی میشود.
نتیجهگیری
سندرم خستگی مزمن یک بیماری است که با خستگی ناتوان کننده همراه با علائم شناختی، اسکلتی عضلانی و خواب مشخص میشود. از آنجایی که هیچ تست تشخیصی یا نشانگر بیولوژیکی خاصی برای سندرم خستگی مزمن وجود ندارد، تشخیص با رد سایر علل خستگی انجام میشود. صرف نظر از فقدان نشانگرهای خاص برای سندرم خستگی مزمن، افرادی که معیارهای این سندرم را برآورده میکنند ممکن است دچار آسیب جسمیو روانی اجتماعی قابل توجهی شوند. پاتوفیزیولوژی سندرم خستگی مزمن هنوز نامشخص است. با این حال، مجموعه مقالات رو به رشدی نشان میدهد که فرآیندهای بیولوژیکی غیرطبیعی در بسیاری از بیماران وجود دارد، از جمله ناهنجاریهای ظریف CNS و تنظیم نورواندوکرین و فعال شدن مزمن سیستم ایمنی. این ناهنجاریها در بسیاری از حوزهها نشان میدهند که سندرم خستگی مزمن یک وضعیت ناهمگن با علت پیچیده و چند عاملی است.
شواهد بیشتری در حال ظهور است مبنی بر اینکه سندرم خستگی مزمن ممکن است وراثتی باشد. تحقیقات آینده میزان نقش عوامل ژنتیکی و محیطی را در ایجاد سندرم خستگی مزمن بررسی خواهند کرد. همبودی قابل توجهی با شرایط روانپزشکی وجود دارد، با این حال برخی شواهد نشان میدهد که سندرم خستگی مزمن صرفاً تظاهر یک اختلال روانی زمینه ای نیست. با این حال، تصورات، اسناد و مهارتهای مقابله ای بیماران ممکن است به ادامه دار شدن بیماری کمک کند. یافتههای اخیر نشان میدهد که عوامل فیزیولوژیکی و روانشناختی استعداد فرد به بیماری را بهوجود میآورند و با نهادینه کردن بیماری موجب ادامه دار شدن آن میشوند.
با توجه به ناهمگونی سندرم و وضعیت فعلی تحقیقات، یک درمان فوری برای سندروم خستگی مزمن
منابعChen M: The epidemiology of self-perceived fatigue among adults. Prev Med 1986; 15:74-81
Pawlikowska T, Chalder T, Hirsch SR, Wallace P, Wright DJ, Wes-sely SC: Population based study of fatigue and psychological distress. Br Med J 1994; 308:763-766
Bates D, Schmitt W, Buchwald D, Ware NC, Lee J, Thoyer E, Kor-nish RJ, Komaroff AL: Prevalence of fatigue and chronic fatigue syndrome in a primary care practice. Arch Intern Med 1993; 153:2759-2765
Cathebras PJ, Robbins JM, Kirmayer LJ, Hayton BC: Fatigue in
primary care: prevalence, psychiatric comorbidity, illness be-havior, and outcome. J Gen Intern Med 1992; 7:276-286
David A, Pelosi A, McDonald E, Stephens D, Ledger D, Rathbone R, Mann A: Tired, weak, or in need of rest: a profile of fatigue among general practice attenders. Br Med J 1990; 301:1199-1202
Kroenke K, Wood DR, Mangelsdorff D, Meier NJ, Powell JB: Chronic fatigue in primary care: prevalence, patient character-istics, and outcome. JAMA 1988; 260:929–934
McDonald E, David AS, Pelosi AJ, Mann AH: Chronic fatigue in primary care attenders. Psychol Med 1993; 23:987–998
Fukuda K, Straus SE, Hickie I, Sharpe MC, Dobbins JG, Komaroff A: The chronic fatigue syndrome: a comprehensive approach to its definition and study. Ann Intern Med 1994; 121:953-959
Bombardier CH, Buchwald D: Chronic fatigue, chronic fatigue
syndrome, and fibromyalgia: disability and health-care use. Med Care 1996; 34:924-930
Buchwald D, Pearlman T, Umali J, Schmaling K, Katon W: Func-tional status in patients with chronic fatigue syndrome, other fatiguing illnesses, and healthy individuals. Am J Med 1996; 101:364-370
Briggs NC, Levine PH: A comparative review of systemic and neurological symptomatology in 12 outbreaks collectively de-scribed as chronic fatigue syndrome, epidemic neuromyasthe-nia, and myalgic encephalomyelitis. Clin Infect Dis 1994; 18(suppl 1):S32–S42
Holmes GP, Kaplan JE, Gantz NM, Komaroff AL, Schonberger LB, Straus SE, Jones JF, Dubois RE, Cunningham-Rundles C, Pahwa
222 http://ajp.psychiatryonline.org Am J Psychiatry 160:2, February 2003
S: Chronic fatigue syndrome: a working case definition. Ann In-tern Med 1988; 108:387-389
Goshorn RK: Chronic fatigue syndrome: a review for clinicians. Semin Neurol 1998; 18:237-242
Sharpe MC, Archard LC, Banatvala JE, Borysiewicz LK, Clare AW, David A, Edwards RH, Hawton KE, Lambert HP, Lane RJ: A re-port—chronic fatigue syndrome: guidelines for research. JR Soc Med 1991; 84:118-121
Lloyd AR, Hickie I, Boughton CR, Spencer O, Wakefield D: Prev-alence of the chronic fatigue syndrome in an Australian popu-lation. Med J Aust 1990; 153:522-528
Richman JA, Flaherty JA, Rospenda KM: Chronic fatigue syn-
drome: have flawed assumptions been derived from treat-ment-based studies? Am J Public Health 1994; 84:282-284
Jason LA, Richman JA, Rademaker AW, Jordan KM, Plioplys AV, Taylor RR, McCready W, Huang CF, Plioplys S: A community-based study of chronic fatigue syndrome. Arch Intern Med 1999; 159:2129-2137
Steele L, Dobbins JG, Fukuda K, Reyes M, Randall B, Koppel-man M, Reeves WC: The epidemiology of chronic fatigue in San Francisco. Am J Med 1998; 105:83S–90S
Fukuda K, Dobbins JG, Wilson LJ, Dunn RA, Wilcox K, Small-wood D: An epidemiologic study of fatigue with relevance for the chronic fatigue syndrome. J Psychiatr Res 1997; 31:19-29
Wessely S, Chalder T, Hirsch S, Wallace P, Wright D: The preva-lence and morbidity of chronic fatigue and the chronic fatigue syndrome: a prospective primary care study. Am J Public Health 1997; 87:1449-1455
Reyes M, Gary HE Jr, Dobbins JG, Randall B, Steele L, Fukuda K, Holmes GP, Connell DG, Mawle AC, Schmid S, Stewart JA, Schon-berger LB, Gunn WJ, Reeves WC: Surveillance for chronic fa-tigue syndrome—four US cities, September 1989 through Au-gust 1993. MMWR Surveill Summ 1997; 46:1-13
Buchwald D, Umali P, Umali J, Kith P, Pearlman T, Komaroff AL: Chronic fatigue and the chronic fatigue syndrome in a Pacific Northwest health care system. Ann Intern Med 1995; 123:81-88
Jordan KM, Landis DA, Downey MC, Osterman SL, Thurm AE, Jason LA: Chronic fatigue syndrome in children and adoles-cents: a review. J Adolesc Health 1998; 22:4-18
MacDonald KL, Osterholm MT, LeDell KH, White KE, Schenck CH, Chao CC, Persing DH, Johnson RC, Barker JM, Peterson PK: A case-control study to assess possible triggers and cofactors in chronic fatigue syndrome. Am J Med 1996; 100:548-554
Salit IE: Precipitating factors for the chronic fatigue syndrome. J Psychiatr Res 1997; 31:59-65
Schluederberg A, Straus SE, Peterson P, Blumenthal S, Komar-off AL, Spring SB, Landay A, Buchwald D: Chronic fatigue syn-drome research: definition and medical outcome assessment. Ann Intern Med 1992; 117:325–331
Komaroff AL, Fagioli LR, Geiger AM, Doolittle TH, Lee J, Kornish RJ, Gleit MA, Guerriero RT: An examination of the working case definition of chronic fatigue syndrome. Am J Med 1996; 100: 56-64
Jason LA, Taylor RR, Kennedy CL, Jordan K, Song S, Johnson DE, Torres SR: Chronic fatigue syndrome: sociodemographic sub-types in a community-based sample. Eval Health Prof 2000; 23:246-262
Jason LA, Taylor RR, Kennedy CL: Chronic fatigue syndrome, fi-bromyalgia, and multiple chemical sensitivities in a commu-nity-based sample of persons with chronic fatigue syndrome– like symptoms. Psychosom Med 2000; 62:655-663
Aaron LA, Burke MM, Buchwald D: Overlapping conditions among patients with chronic fatigue syndrome, fibromyalgia, and temporomandibular disorder. Arch Intern Med 2000; 160: 221-227
نیلوفر آفاری و ددرا بوچوالد
Wolfe F, Smythe HA, Yunus MB, Bennett RM, Bombardier C, Goldenberg DL, Tugwell P, Campbell SM, Abeles M, Clark P: The American College of Rheumatology 1990 criteria for the classi-fication of fibromyalgia. Arthritis Rheum 1990; 33:60–72
Buchwald D, Garrity D: Comparison of patients with chronic fa-tigue syndrome, fibromyalgia, and multiple chemical sensitivi-ties. Arch Intern Med 1994; 154:2049–2053
Hudson JI, Goldenberg DL, Pope HG, Keck PE, Schlesinger L: Co-morbidity of fibromyalgia with medical and psychiatric disor-ders. Am J Med 1992; 92:363–367
White KP, Speechley M, Harth M, Ostbye T: Co-existence of chronic fatigue syndrome with fibromyalgia syndrome in the general population—a controlled study. Scand J Rheumatol 2000; 29:44–51
Goldenberg DL, Simms RW, Geiger A, Komaroff AL: High fre-quency of fibromyalgia in patients with chronic fatigue seen in primary care practice. Arthritis Rheum 1990; 33:381–387
Wessely S, Nimnuan C, Sharpe M: Functional somatic syn-
dromes: one or many? Lancet 1999; 354:936-939
Hudson JI, Pope HG Jr: Affective spectrum disorder: does anti-depressant response identify a family of disorders with a com-mon pathophysiology? Am J Psychiatry 1990; 147:552-564
Komaroff AL, Buchwald DS: Chronic fatigue syndrome: an up-date. Annu Rev Med 1998; 49:1-13
White PD: The relationship between infection and fatigue. J Psychosom Res 1997; 43:345–350
Walsh CM, Zainal NZ, Middleton SJ, Paykel ES: A family history study of chronic fatigue syndrome. Psychiatr Genet 2001; 11: 123-128
Hickie I, Bennett B, Lloyd A, Heath A, Martin N: Complex ge-netic and environmental relationships between psychological distress, fatigue and immune functioning: a twin study. Psy-chol Med 1999; 29:269-277
Hickie I, Kirk K, Martin N: Unique genetic and environmental
determinants of prolonged fatigue: a twin study. Psychol Med 1999; 29:259–268
Farmer A, Scourfield J, Martin N, Cardeno A, McGuffin P: Is dis-abling fatigue in childhood influenced by genes? Psychol Med 1999; 29:279–282
Buchwald D, Herrell R, Ashton S, Belcourt M, Schmaling K, Goldberg J: A twin study of chronic fatigue. Psychosom Med 2001; 63:936–943
Vogler GP, McClearn GE, Snieder H, Boomsma DI, Palmer R, de Knijff P, Slagboom PE: Genetics and behavioral medicine: risk factors for cardiovascular disease. Behav Med 1997; 22:141– 149
Sullivan PF, Neale MC, Kendler KS: Genetic epidemiology of
major depression: review and meta-analysis. Am J Psychiatry 2000; 157:1552–1562
Natelson BH, Cohen JM, Brassloff I, Lee HJ: A controlled study of brain magnetic resonance imaging in patients with fatiguing illnesses. J Neurol Sci 1993; 120:213–217
Buchwald D, Cheney PR, Peterson DL, Henry B, Wormsley SB, Geiger A, Ablashi DV, Salahuddin SZ, Saxinger C, Biddle R, Kiki-nis R, Jolesz FA, Folks T, Balachandran N, Peter JB, Gallo RC, Ko-maroff AL: A chronic illness characterized by fatigue, neuro-logic and immunologic disorders, and active human herpesvirus type 6 infection. Ann Intern Med 1992; 116:103-113
Lange G, DeLuca J, Maldjian JA, Lee HJ, Tiersky LA, Natelson BH: Brain MRI abnormalities exist in a subset of patients with chronic fatigue syndrome. J Neurol Sci 1999; 171:3–7
Schwartz RB, Garada BM, Komaroff AL, Tice HM, Gleit M, Jolesz FA, Holman BL: Detection of intracranial abnormalities in pa-tients with chronic fatigue syndrome: comparison of MR imag-ing and SPECT. AJR Am J Roentgenol 1994; 162:935–941
Am J Psychiatry 160:2, February 2003 http://ajp.psychiatryonline.org 231
سندرم خستگی مزمن
Schwartz RB, Komaroff AL, Garada BM, Gleit M, Doolittle TH, Bates DW, Vasile RG, Holman BL: SPECT imaging of the brain: comparison of findings in patients with chronic fatigue syn-drome, AIDS dementia complex, and major unipolar depres-sion. AJR Am J Roentgenol 1994; 162:943–951
Cope H, David AS: Neuroimaging in chronic fatigue syndrome. J Neurol Neurosurg Psychiatry 1996; 60:471–473
Cope H, Pernet A, Kendall B: Cognitive functioning and mag-netic resonance imaging in chronic fatigue. Br J Psychiatry 1995; 176:86–94
Ichise M, Salit IE, Abbey SE, Chung DG, Gray B, Kirsh JC, Freed-man M: Assessment of regional cerebral perfusion by 99Tcm-HMPAO SPECT in chronic fatigue syndrome. Nucl Med Com-mun 1992; 13:767–772
Lewis D, Mayberg H, Fischer M, Goldberg J, Ashton S, Graham MM, Buchwald D: Monozygotic twins discordant for chronic fa-tigue syndrome: regional cerebral blood flow SPECT. Radiology 2001; 219:766–773
Komaroff AL: Clinical presentation and evaluation of fatigue and chronic fatigue syndrome, in Chronic Fatigue Syndrome. Edited by Straus SE. New York, Marcel Dekker, 1994, pp 61–84
Altay HT, Abbey SE, Toner BR, Salit IE, Brooker H, Garfinkel PE: The neuropsychological dimensions of postinfectious neuro-myasthenia (chronic fatigue syndrome): a preliminary report. Int J Psychiatry Med 1990; 20:141–149
DeLuca J, Johnson SK, Beldowicz D, Natelson BH: Neuropsycho-logical impairments in chronic fatigue syndrome, multiple sclerosis, and depression. J Neurol Neurosurg Psychiatry 1995; 58:38–43
Michiels V, Cluydts R: Neuropsychological functioning in
chronic fatigue syndrome: a review. Acta Psychiatr Scand 2001;
103:84–93
Moss-Morris R, Petrie KJ, Large RG, Kydd RR: Neuropsychologi-
cal deficits in chronic fatigue syndrome: artifact or reality? J Neurol Neurosurg Psychiatry 1996; 60:474–477
Tiersky LA, Johnson SK, Lange G, Natelson BH, DeLuca J: Neu-
ropsychology of chronic fatigue syndrome: a critical review. J Clin Exp Neuropsychol 1997; 19:560–586
Parker AJR, Wessely S, Cleare AJ: The neuroendocrinology of chronic fatigue syndrome and fibromyalgia. Psychol Med 2001; 31:1331–1345
Scott LV, Svec F, Dinan T: A preliminary study of dehydroepi-androsterone response to low-dose ACTH in chronic fatigue syndrome and in healthy subjects. Psychiatry Res 2000; 97:21– 28
Demitrack MA, Dale JK, Straus SE, Laue L, Listwak SJ, Kruesi MJ, Chrousos GP, Gold PW: Evidence for impaired activation of the hypothalamic-pituitary-adrenal axis in patients with chronic fa-tigue syndrome. J Clin Endocrinol Metab 1991; 73:1224–1234
Demitrack MA: Neuroendocrine correlates of chronic fatigue
syndrome: a brief review. J Psychiatr Res 1997; 31:69–82
Torpy DJ, Bachmann AW, Grice JE, Fitzgerald SP, Phillips PJ, Whitworth JA, Jackson RV: Familial corticosteroid-binding glob-ulin deficiency due to a novel null mutation: association with fatigue and relative hypotension. J Clin Endocrinol Metab 2001; 86:3692–3700
Cleare AJ, Bearn J, Allain T, McGregor A, Wessely S, Murray RM, O’Keane V: Contrasting neuroendocrine responses in depres-sion and chronic fatigue syndrome. J Affect Disord 1995; 35: 283–289
O’Keane V, Dinan TG: Prolactin and cortisol responses to d-fen-
fluramine in major depression: evidence for diminished re-sponsivity of central serotonergic function. Am J Psychiatry 1991; 148:1009–1015
Rowe PC, Bou-Holaigah I, Kan JS, Calkins H: Is neurally medi-ated hypotension an unrecognized cause of chronic fatigue? Lancet 1995; 345:623–624
Bou-Holaigah I, Rowe PC, Kan J, Calkins H: The relationship be-tween neurally mediated hypotension and the chronic fatigue syndrome. JAMA 1995; 274:961–967
Freeman R, Komaroff AL: Does the chronic fatigue syndrome involve the autonomic nervous system? Am J Med 1997; 102: 357–364
Soetekouw PMMB, Lenders JWM, Bleijenberg G, Thien T, van der Meer JWM: Autonomic function in patients with chronic fa-tigue syndrome. Clin Auton Res 1999; 9:334-340
Poole J, Herrell R, Ashton S, Goldberg J, Buchwald D: Results of isoproterenol tilt table testing in monozygotic twins discordant for chronic fatigue syndrome. Arch Intern Med 2000; 160: 3461–3468
Wilke WS, Fouad-Tarazi FM, Cash JM, Calabrese LH: The connec-tion between chronic fatigue syndrome and neurally mediated hypotension. Cleve Clin J Med 1998; 65:261–266
Peterson PK, Pheley A, Schroeppel J, Schenck C, Marshall P, Kind A, Haugland JM, Lambrecht LJ, Swan S, Goldsmith S: A pre-liminary placebo-controlled crossover trial of fludrocortisone for chronic fatigue syndrome. Arch Intern Med 1998; 158:908– 914
Rowe PC, Calkins H, DeBusk K, McKenzie R, Anand R, Sharma G, Cuccherini BA, Soto N, Hohman P, Snader S, Lucas KE, Wolff M, Straus SE: Fludrocortisone acetate to treat neurally medi-ated hypotension in chronic fatigue syndrome: a randomized controlled trial. JAMA 2001; 285:52–59
Klimas NG, Salvato FR, Morgan R, Fletcher MA: Immunologic abnormalities in chronic fatigue syndrome. J Clin Microbiol 1990; 28:1403–1410
Straus SE, Fritz S, Dale JK, Gould B, Strober W: Lymphocyte phe-notype and function in the chronic fatigue syndrome. J Clin Im-munol 1993; 13:30–40
Landay AL, Jessop C, Lennette ET, Levy JA: Chronic fatigue syn-
drome: clinical condition associated with immune activation. Lancet 1991; 338:707–712
Caligiuri M, Murray C, Buchwald D, Levine H, Cheney P, Peter-son D, Komaroff AL, Ritz J: Phenotypic and functional defi-ciency of natural killer cells in patients with chronic fatigue syndrome. J Immunol 1987; 139:3306–3313
Wakiguchi H, Fujieda M, Matsumoto K, Ohara Y, Wakiguchi A, Kurashige T: Defective killer cell activity in patients with chronic active Epstein-Barr virus infection. Acta Med Okayama 1988; 42:137–142
Eby NL, Grufferman S, Huang M, Whiteside T, Sumaya C, Sax-inger WC: Natural killer cell activity in the chronic fatigue–im-mune dysfunction syndrome, in Natural Killer Cells and Host Defense. Edited by Ades EW, Lopez C. Basel, Switzerland, Karger, 1989, pp 141–145
Morrison LJA, Behan WMH, Behan PO: Changes in natural killer cell phenotype in patients with post-viral fatigue syndrome. Clin Exp Immunol 1991; 83:441–446
Barker E, Fujimura SF, Fadem MB, Landay AL, Levy JA: Immu-nologic abnormalities associated with chronic fatigue syn-drome. Clin Infect Dis 1994; 18(suppl 1):S136–S141
Konstantinov K, von Mikecz A, Buchwald D, Jones J, Gerace L, Tan EM: Autoantibodies to nuclear envelope antigens in chronic fatigue syndrome. J Clin Invest 1996; 98:1888–1896
von Mikecz A, Konstantinov K, Buchwald DS, Gerace L, Tan EM: High frequency of autoantibodies to insoluble cellular antigens in patients with chronic fatigue syndrome. Arthritis Rheum 1997; 40:295–305
Cruess SE, Klimas N, Antoni MH, Helder L, Maher K, Keller R, Fletcher MA: Immunologic status correlates with severity of physical symptoms and perceived illness burden in chronic fa-tigue syndrome patients. J Chronic Fatigue Syndr 2000; 7:39– 52
232 http://ajp.psychiatryonline.org Am J Psychiatry 160:2, February 2003
Peakman M, Deale A, Field R, Mahalingam M, Wessely S: Clini-cal improvement in chronic fatigue syndrome is not associated with lymphocyte subsets of function or activation. Clin Immu-nol Immunopathol 1997; 82:83–91
Strober W: Immunological functioning in chronic fatigue syn-drome, in Chronic Fatigue Syndrome. Edited by Straus SE. New York, Marcel Dekker, 1994, pp 207–237
Ablashi DV: Viral studies of CFS. Clin Infect Dis 1994; 18(suppl 1):130–132
De Meirlier K, Bisbal C, Campine I, De Becker P, Salehzada T, Demettre E, Lebleu BA: 37 kDa 25A binding protein as a poten-tial biochemical marker for chronic fatigue syndrome. Am J Med 2000; 108:99–105
Hotopf MH, Wessely S: Viruses, neurosis and fatigue. J Psycho-som Res 1994; 38:499–514
Farrar DJ, Locke SE, Kantrowitz FG: Chronic fatigue syndrome,
1: etiology and pathogenesis. Behav Med 1995; 21:5–16
Straus SE, Dale JK, Tobi M, Lawley T, Preble O, Blaese RM, Hal-lahan C, Henle W: Acyclovir treatment of the chronic fatigue syndrome: lack of efficacy in a placebo-controlled trial. N Engl J Med 1988; 319:1692–1698
Wilson A, Hickie I, Lloyd A, Wakefield D: The treatment of
chronic fatigue syndrome: science and speculation. Am J Med 1994; 96:544–550
Morriss R, Sharpe M, Sharpley A, Cowen PJ, Hawton K, Morris J: Abnormalities of sleep in patients with chronic fatigue syn-drome. Br Med J 1993; 306:1161–1164
Sharpley A, Clements A, Hawton K, Sharpe M: Do patients with “pure” chronic fatigue syndrome (neurasthenia) have abnor-mal sleep? Psychosom Med 1997; 59:592–596
Krupp LB, Jandorf L, Coyle PK, Mendelson WB: Sleep distur-bance in chronic fatigue syndrome. J Psychosom Res 1993; 37: 325–331
Whelton CL, Salit I, Moldofsky H: Sleep, Epstein-Barr virus infec-tion, musculoskeletal pain, and depressive symptoms in chronic fatigue syndrome. J Rheumatol 1992; 19:939–943
Fischler B, LeBon O, Hoffman G, Cluydts R, Kaufman L, De-Meirleir K: Sleep anomalies in the chronic fatigue syndrome— a comorbidity study. Neuropsychobiology 1997; 35:115–122
Manu P, Lane TJ, Matthews DA, Castriotta RJ, Watson RK, Abeles M: Alpha-delta sleep patterns in patients with chief complaint of chronic fatigue. South Med J 1994; 87:1289–1290
Gillin JC, Sitaram N, Wehr T: Sleep and affective illness, in Neu-robiology of Mood Disorder. Edited by Post RM, Ballenger JC. Baltimore, Williams & Wilkins, 1984, pp 157–189
Buchwald D, Pascualy R, Bombardier C, Kith P: Sleep disorders in patients with chronic fatigue. Clin Infect Dis 1994; 18(suppl 1):S68–S72
Vercoulen JH, Hommes OR, Swanink CM, Jongen PJ, Fennis JF, Galama JM, van der Meer JW, Bleijenberg G: The measurement of fatigue in patients with multiple sclerosis: a multidimen-sional comparison with patients with chronic fatigue syn-drome and healthy subjects. Arch Neurol 1996; 53:642–649
Vercoulen JHMM, Swanink CMA, Fennis JFM, Galama JM, van der Meer JW, Bleijenberg G: Prognosis in chronic fatigue syn-drome: a prospective study of the natural course. J Neurol Neurosurg Psychiatry 1996; 60:489–494
Vercoulen JH, Swanink CM, Galama JM, Fennis JF, Jongen PJ, Hommes OR, van der Meer JW, Bleijenberg G: The persistence of fatigue in chronic fatigue syndrome and multiple sclerosis: development of a model. J Psychosom Res 1998; 45:507–517
Van der Werf S, Prins JB, Vercoulen JHMM, van der Meer JWM, Bleijenberg G: Identifying physical activity patterns in chronic fatigue syndrome using actigraphic assessment. J Psychosom Res 2000; 49:373–379
White PD: The role of physical inactivity in the chronic fatigue syndrome. J Psychosom Res 2000; 49:283–284
نیلوفر آفاری و ددرا بوچوالد
Lane RJ, Barret CB, Woodrow D, Moss J, Fletcher R, Archard LC: Muscle fibre characteristics and lactate responses to exercise in chronic fatigue syndrome. J Neurol Neurosurg Psychiatry 1998; 64:362–367
McCully KK, Natelson BH: Impaired oxygen delivery to muscle in chronic fatigue syndrome. Clin Sci 1999; 97:603–608
Wagenmakers AJM, Coakley JH, Edwards RHT: The metabolic consequences of reduced habitual activities in patients with muscle pain and disease. Ergonomics 1988; 31:1519–1527
Fischler B, Dendale P, Michiels V, Cluydts R, Kaufman L, De Meirleir K: Physical fatigability and exercise capacity in chronic fatigue syndrome: association with disability, somatization and psychopathology. J Psychosom Res 1997; 42:369–378
De Becker P, Roeykens J, Reynders M, McGregor N, De Meirleir
Exercise capacity in chronic fatigue syndrome. Arch Intern Med 2000; 160:3270–3277
Fulcher KY, White PD: Strength and physiological response to exercise in patients with chronic fatigue syndrome. J Neurol Neurosurg Psychiatry 2000; 69:302–307
Sisto SA, LaManca J, Cordero DL, Bergen MT, Ellis SP, Drastal S, Boda WL, Tapp WN, Natelson BH: Metabolic and cardiovascu-lar effects of a progressive exercise test in patients with chronic fatigue syndrome. Am J Med 1996; 100:634–640
Riley MS, O’Brien CJ, McCluskey DR, Ball NP, Nicholls DP: Aero-bic work capacity in patients with chronic fatigue syndrome. Br Med J 1990; 301:953–956
Gibson H, Carroll N, Clague JE, Edwards RHT: Exercise perfor-mance and fatigability in patients with chronic fatigue syn-drome. J Neurol Neurosurg Psychiatry 1993; 56:993–998
Fry AM, Martin M: Fatigue in the chronic fatigue syndrome: a cognitive phenomenon? J Psychosom Res 1996; 41:415–426
Montague TR, Marrie TJ, Klassen GA, Bewick DJ, Horacek BM: Cardiac function at rest and with exercise in the chronic fatigue syndrome. Chest 1989; 95:779–784
Bazelmans E, Bleijenberg G, van Der Meer JWM, Folgering H: Is physical deconditioning a perpetuating factor in chronic fa-tigue syndrome? a controlled study on maximal exercise per-formance and relations with fatigue, impairment and physical activity. Psychol Med 2001; 31:107–114
Manu P, Lane TJ, Matthews DA: Chronic fatigue and chronic fa-
tigue syndrome: clinical epidemiology and aetiological classifi-cation, in Chronic Fatigue Syndrome. Edited by Bock GR, Whelan J. Chichester, UK, John Wiley & Sons, 1993, pp 23–42
Stewart DE: Emotional disorders misdiagnosed as physical ill-
ness: environmental hypersensitivity, candidiasis hypersensi-tivity, and chronic fatigue syndrome. Int J Ment Health 1990; 19:56–68
Shorter E: From Paralysis to Fatigue: A History of Psychoso-matic Illness in the Modern Era. New York, Free Press, 1992
Manu P, Affleck G, Tennen H, Morse PA, Escobar JI: Hypochon-driasis influences quality-of-life outcomes in patients with chronic fatigue syndrome. Psychother Psychosom 1996; 65: 76-81
Greenberg DB: Neurasthenia in the 1980s: chronic mononu-cleosis, chronic fatigue syndrome, and anxiety and depressive disorders. Psychosomatics 1990; 31:129–137
Manu P, Matthews DA, Lane TJ, Tennen H, Hesselbrock V, Men-dola R, Affleck G: The mental health of patients with a chief complaint of chronic fatigue: a prospective evaluation and fol-low-up. Arch Intern Med 1988; 148:2213–2217
Abbey SE, Garfinkle PE: Chronic fatigue syndrome and depres-
sion: cause, effect, or covariate. Rev Infect Dis 1991; 18(suppl 1):S73–S83
Wessely S, Chalder T, Hirsch S, Wallace P, Wright D: Psychologi-cal symptoms, somatic symptoms, and psychiatric disorder in chronic fatigue and chronic fatigue syndrome: a prospective
Am J Psychiatry 160:2, February 2003 http://ajp.psychiatryonline.org 233
سندرم خستگی مزمن
در بخش مراقبتهای اولیه پژوهش کنید Am J Psychiatry 1996; 153:
1050-1059
Katon WJ, Buchwald D, Simon G, Russo JE, Mease PJ: Psychiatric illness in patients with chronic fatigue and those with rheuma-toid arthritis. J Gen Intern Med 1991; 6:277–285
Wood GC, Bentall RP, Gopfert M, Edwards RHT: A comparative assessment of patients with chronic fatigue syndrome and muscle disease. Psychol Med 1991; 21:618–628
Wessely S, Powell R: Fatigue syndromes: a comparison of chronic “postviral” fatigue with neuromuscular and affective disorders. J Neurol Neurosurg Psychiatry 1989; 52:940–948
Manu P, Matthews DA, Lane TJ: Depression among patients with a chief complaint of chronic fatigue. J Affect Disord 1989; 17:165–172
Fischler B, Cluydts R, DeGucht V, Kaufman L, DeMeirleir K: Gen-eralized anxiety disorder in chronic fatigue syndrome. Acta Psychiatr Scand 1997; 95:405–413
Lane TJ, Manu P, Matthews DA: Depression and somatization in the chronic fatigue syndrome. Am J Med 1991; 91:335–344
Kruesi MJ, Dale J, Straus SE: Psychiatric diagnoses in patients who have chronic fatigue syndrome. J Clin Psychiatry 1989; 50: 53–56; correction, 50:148
Hickie I, Lloyd A, Wakefield D, Parker G: The psychiatric status of patients with chronic fatigue syndrome. Br J Psychiatry 1990; 156:534–540
Robins LN, Helzer JE, Cottler L, Golding E: National Institute of Mental Health Diagnostic Interview Schedule, version III, re-vised. St Louis, Washington University, Department of Psychia-try, 1989
Spitzer RL, Williams JBW, Gibbon M, First MB: Instruction Man-ual for the Structured Clinical Interview for DSM-III-R (SCID). New York, New York State Psychiatric Institute, Biometrics Re-search, 1988
Taylor R, Jason LA: The effects of psychiatric instrumentation and scoring on psychiatric diagnoses for individuals with CFS. Psychol Health 1998; 13:1087–1104
Escobar JL, Burnam A, Karno M, Forsythe A, Golding JM: Soma-tization in the community. Arch Gen Psychiatry 1987; 44:713– 718
Johnson SK, DeLuca J, Natelson BH: Assessing somatization dis-order in the chronic fatigue syndrome. Psychosom Med 1996; 58:50–57
Manu P, Lane TJ, Matthews DA: Somatization disorder in pa-tients with chronic fatigue. Psychosomatics 1989; 30:388–395
Pepper CM, Krupp LB, Friedberg F, Doscher C, Coyle PK: A com-parison of neuropsychiatric characteristics in chronic fatigue syndrome, multiple sclerosis, and major depression. J Neuro-psychiatry Clin Neurosci 1993; 5:200–205
Johnson SK, DeLuca J, Natelson BH: Chronic fatigue syndrome: reviewing the research findings. Ann Behav Med 1999; 21: 258–271
Kessler RC, McGonagle KA, Zhao S, Nelson CB, Hughes M, Eshle-man S, Wittchen H-U, Kendler KS: Lifetime and 12-month prev-alence of DSM-III-R psychiatric disorders in the United States: results from the National Comorbidity Survey. Arch Gen Psychi-atry 1994; 51:8–19
Buchwald DS, Pearlman T, Kith P, Schmaling K: Gender differ-ences in patients with chronic fatigue syndrome. J Gen Intern Med 1994; 9:397–401
Nutt DJ: Neurobiological mechanisms in generalized anxiety
disorder: discussion. J Clin Psychiatry 2001; 62:22–27
Powell R, Dolan R, Wessely S: Attributions and self-esteem in depression and chronic fatigue syndrome. J Psychosom Res 1990; 34:665–673
Johnson SK, DeLuca J, Natelson BH: Depression in fatiguing ill-
ness: comparing patients with chronic fatigue syndrome, mul-tiple sclerosis, and depression. J Affect Disord 1996; 39:21-30
Vercoulen JHMM, Swanink CMA, Zitman FG, Vreden SG, Hoofs MP, Fennis JF, Galama JM, van der Meer JW, Bleijenberg G: Ran-domized, double-blind, placebo-controlled study of fluoxetine in chronic fatigue syndrome. Lancet 1996; 347:858–861
Cassem EH: Depression and anxiety secondary to medical ill-ness. Psychiatr Clin North Am 1990; 13:597–612
Kendler KS: A psychiatric dialogue on the mind-body problem. Am J Psychiatry 2001; 158:989–1000
Graham DT: Health, disease, and the mind-body problem: lin-guistic parallelism. Psychosom Med 1967; 24:52–71
Oken D: Multiaxial diagnosis and the psychosomatic model of disease. Psychosom Med 2000; 62:171–175
Sensky T, MacLeod AK, Rigby MF: Causal attributions about common somatic sensations among frequent general practice attenders. Psychol Med 1996; 26:641–646
Schweitzer R, Robertson DL, Kelly B, Whiting J: Illness behavior of patients with chronic fatigue syndrome. J Psychosom Res 1993; 38:41–49
Butler JA, Chalder T, Wessely S: Causal attributions for somatic sensations in patients with chronic fatigue syndrome and their partners. Psychol Med 2001; 31:97–105
Cathebras P, Jacquin L, LeGal M, Fayol C, Bouchou K, Rousset H: Correlates of somatic causal attributions in primary care pa-tients with fatigue. Psychother Psychosom 1995; 63:174–180
Sharpe M, Hawton K, Seagrott V, Pasvol G: Follow up of pa-tients presenting with fatigue to an infectious diseases clinic. Br Med J 1992; 305:147–152
Chalder T, Power MJ, Wessely S: Chronic fatigue in the commu-
nity: a question of attribution. Psychol Med 1996; 26:791–800
Wilson A, Hickie I, Lloyd A, Hadzi-Pavlovic D, Boughton C, Dwyer J, Wakefield D: Longitudinal study of outcome of chronic fatigue syndrome. Br Med J 1994; 308:756–759
Schmaling KB, Smith WR, Buchwald DS: Significant other re-sponses are associated with fatigue and functional status among patients with chronic fatigue syndrome. Psychosom Med 2000; 62:444–450
Cioffi D: Beyond attentional strategies: a cognitive-perceptual model of somatic interpretation. Psychol Bull 1991; 109:25–41
Moss-Morris R, Petrie KJ: Cognitive distortions of somatic expe-
riences: revision and validation of a measure. J Psychosom Res 1997; 43:293–306
Petrie KJ, Booth RJ, Elder H, Cameron LD: Psychological influ-ences on the perception of immune function. Psychol Med 1999; 29:391–397
Heijmans MJWM: Coping and adaptive outcome in chronic fa-
tigue syndrome: importance of illness cognitions. J Psychosom Res 1998; 45:39–51
Moss-Morris R, Petrie KJ, Weinman J: Functioning in chronic fa-
tigue syndrome: do illness perceptions play a regulatory role? Br J Health Psychol 1996; 1:15–25
Schmaling KB, Hamilos DL, DiClementi JD, Jones JF: Pain per-ception in chronic fatigue syndrome. J Chronic Fatigue Syndr 1998; 4:13–22
Maxiner E, Fillingim T, Sigurdsson S, Kincaid D, Silva S: Sensitiv-ity of patients with painful temporomandibular disorders to experimentally evoked pain: evidence for altered temporal summation of pain. Pain 1998; 76:71–81
Gibson SJ, Granges G, Littlejohn GO, Helme RD: Increased ther-mal pain sensitivity in patients with fibromyalgia syndrome, in Pain and the Brain: From Nociception to Cognition: Advances in Pain Research and Therapy, vol 22. Edited by Bromm B, Des-medt JE. New York, Raven Press, 1995, pp 401–411
Lautenbacher S, Rollman GB, McCain GA: Multi-method assess-ment of experimental and clinical pain in patients with fibro-myalgia. Pain 1994; 59:45–53
Blakely AA, Howard RC, Sosich RM, Murdoch JC, Menkes DB, Spears GF: Psychiatric symptoms, personality and ways of cop-
234 http://ajp.psychiatryonline.org Am J Psychiatry 160:2, February 2003
ing in chronic fatigue syndrome. Psychol Med 1991; 21:347– 362
Cope H, Mann A, Pelosi A, David A: Psychosocial risk factors for chronic fatigue and chronic fatigue syndrome following pre-sumed viral illness: a case-control study. Psychol Med 1996; 26: 1197–1209
Afari N, Schmaling K, Herrell R, Ashton S, Goldberg J, Buchwald DS: Coping strategies in twins with chronic fatigue and chronic fatigue syndrome. J Psychosom Res 2000; 48:547–554
Ray C, Jeffries S, Weir WR: Coping and other predictors of out-
come in chronic fatigue syndrome: a 1-year follow-up. J Psy-chosom Med 1997; 43:405–415
Antoni MH, Brickman A, Lutgendorf S, Klimas A, Imia-Fins A, Ironson G, Quillian R, Miguez MJ, van Riel F, Morgan R, Patarca R, Fletcher MA: Psychosocial correlates of illness burden in chronic fatigue syndrome. Clin Infect Dis 1994; 18:S73–S78
Lane T, Matthews D, Manu P: The low yield of physical exami-nations and laboratory investigations of patients with chronic fatigue. Am J Med Sci 1990; 299:313–318
Lloyd A, Hickie I, Wakefield D, Boughton C, Dwyer J: A double-blind, placebo-controlled trial of intravenous immunoglobulin therapy in patients with chronic fatigue syndrome. Am J Med 1990; 89:561–568
Strayer DR, Carter WA, Brodsky I, Cheney P, Peterson D, Salvato P, Thompson C, Loveless M, Shapiro DE, Elsasser W, Gillespie DH: A controlled clinical trial with a specifically configured RNA drug, poly(I):poly(C12U), in chronic fatigue syndrome. Clin In-fect Dis 1994; 18 (suppl 1):S88–S95
Steinberg P, McNutt BE, Marshall P, Schenck C, Lurie N, Pheley A, Peterson PK: Double-blind placebo-controlled study of the efficacy of oral terfenadine in the treatment of chronic fatigue syndrome. J Allergy Clin Immunol 1996; 97:119–126
Peterson PK, Shepard J, Macres M, Schenck C, Crosson J, Recht-man D, Lurie N: A controlled trial of intravenous immunoglob-ulin G in chronic fatigue syndrome. Am J Med 1990; 89:554– 560
Vollmer-Conna U, Hickie I, Hadzi-Pavlovic D, Tymms K, Wake-field D, Dwyer J, Lloyd A: Intravenous immunoglobulin is inef-fective in the treatment of patients with chronic fatigue syn-drome. Am J Med 1997; 103:38–43
See DM, Tilles JG: Alpha-interferon treatment of patients with chronic fatigue syndrome. Immunol Invest 1996; 25:153–164
Brook MG, Bannister BA, Weir WR: Interferon-alpha therapy for patients with chronic fatigue syndrome. J Infect Dis 1993; 168: 791–792
De Vinci C, Levine PH, Pizza G, Fundenberg HH, Orens P, Pear-son G, Viza D: Lessons from a pilot study of transfer factor in chronic fatigue syndrome. Biotherapy 1996; 9:87–90
Andersson M, Bagby JR, Dyrehag LE, Gottfries CG: Effects of staphylococcus toxoid vaccine on pain and fatigue in patients with fibromyalgia/chronic fatigue syndrome. Eur J Pain 1998; 2:133–142
Lloyd A, Hickie I, Brockman A, Hickie C, Wilson A, Dwyer J, Wakefield D: Immunologic and psychologic therapy for pa-tients with chronic fatigue syndrome: a double-blind, placebo-controlled trial. Am J Med 1993; 94:197–203
McKenzie R, O’Fallon A, Dale J, Demitrack M, Sharma G, Deloria M, Garcia Borreguero D, Blackwelder W, Straus SE: Low-dose hydrocortisone for treatment of chronic fatigue syndrome: a randomized controlled trial. JAMA 1998; 280:1061–1066
McKenzie R, Reynolds JC, O’Fallon A, Dale J, Deloria M, Black-welder W, Straus SE: Decreased bone mineral density during low dose glucocorticoid administration in a randomized, pla-cebo-controlled trial. J Rheumatol 2000; 27:2222–2226
Moorkens G, Wynants H, Abs R: Effect of growth hormone
treatment in patients with chronic fatigue syndrome: a prelim-inary study. Growth Horm IGF Res 1998; 8:131–133
نیلوفر آفاری و ددرا بوچوالد
Snorrason E, Geirsson A, Stefansson K: Trial of a selective ace-tylcholinesterase inhibitor, galanthamine hydrobromide, in the treatment of chronic fatigue syndrome. J Chronic Fatigue Syndr 1996; 2:35–54
Forsyth LM, Preuss HG, MacDowell AL, Chiazze L Jr, Birkmayer GD, Bellanti JA: Therapeutic effects of oral NADH on the symp-toms of patients with chronic fatigue syndrome. Ann Allergy Asthma Immunol 1999; 82:185–191
Natelson BH, Cheu J, Pareja J, Ellis SP, Policastro T, Findley TW: Randomized, double-blind, controlled placebo-phase trial of low dose phenelzine in the chronic fatigue syndrome. Psycho-pharmacology (Berl) 1996; 124:226–230
Hickie IB, Wilson AJ, Wright JM, Bennett BK, Wakefield D, Lloyd AR: A randomized, double-blind placebo-controlled trial of moclobemide in patients with chronic fatigue syndrome. J Clin Psychiatry 2000; 61:643–648
Cleare AJ, Heap E, Malhi GS, Wessely S, O’Keane V, Miell J: Low-
dose hydrocortisone in chronic fatigue syndrome: a ran-domised crossover trial. Lancet 1999; 353:455–458
Natelson BH, Cheu J, Hill N, Bergen M, Korn L, Denny T, Dahl K: Single-blind, placebo phase-in trial of two escalating doses of selegiline in the chronic fatigue syndrome. Neuropsychobiol-ogy 1998; 37:150–154
Wearden AJ, Morriss RK, Mullis R, Strickland PL, Pearson DJ, Ap-pleby L, Campbell IT, Morris JA: Randomised, double-blind, placebo-controlled treatment trial of fluoxetine and graded ex-ercise for chronic fatigue syndrome. Br J Psychiatry 1998; 172: 485–490; correction, 173:89
Fulcher KY, White PD: Randomised controlled trial of graded exercise in patients with the chronic fatigue syndrome. Br Med J 1997; 314:1647–1652
Powell P, Bentall RP, Nye FJ, Edwards RHT: Randomised con-trolled trial of patient education to encourage graded exercise in chronic fatigue syndrome. Br Med J 2001; 322:1–5
Field TM, Sunshine W, Hernandez-Reif M, Quintino O, Schan-berg S, Kuhn C, Burman I: Massage therapy effects on depres-sion and somatic symptoms in chronic fatigue syndrome. J Chronic Fatigue Syndr 1997; 3:43–51
Perrin RN, Edwards J, Hartley P: An evaluation of the effective-ness of osteopathic treatment on symptoms associated with myalgic encephalomyelitis: a preliminary report. J Med Eng Technol 1998; 22:1–13
Friedberg F, Krupp LB: A comparison of cognitive behavioral treatment for chronic fatigue syndrome and primary depres-sion. Clin Infect Dis 1994; 18(suppl 1):S105–S110
Deale A, Chalder T, Marks I, Wessely S: Cognitive behavior ther-
apy for chronic fatigue syndrome: a randomized controlled trial. Am J Psychiatry 1997; 154:408-414
Deale A, Chalder T, Wessely S: Illness beliefs and treatment out-come in chronic fatigue syndrome. J Psychosom Res 1998; 45: 77–83
Sharpe M, Hawton K, Simkin S, Surawy C, Hackmann A, Klimes I, Peto T, Warrell D, Seagroatt V: Cognitive behaviour therapy for the chronic fatigue syndrome: a randomised controlled trial. Br Med J 1996; 312:22–26
Sharpe M, Hawton K, Simkin S, Surawy C, Hackmann A, Klimes I, Peto T, Warrell D, Seagroatt V: Cognitive behavior therapy for chronic fatigue syndrome: a randomized controlled study. Ver-haltenstherapie 1998; 8:118–124
Chisholm D, Godfrey E, Ridsdale L, Chalder T, King M, Seed P, Wallace P, Wessely S (Fatigue Trialists’ Group): Chronic fatigue in general practice: economic evaluation of counseling versus cognitive behaviour therapy. Br J Gen Pract 2001; 51:15–18
Ridsdale L, Godfrey E, Chalder T, Seed P, King M, Wallace P, Wes-sely S: Chronic fatigue in general practice: is counselling as good as cognitive behaviour therapy? Br J Gen Pract 2001; 51: 19–24
Am J Psychiatry 160:2, February 2003 http://ajp.psychiatryonline.org 235
سندرم خستگی مزمن
Prins JB, Bleijenberg G, Bazelmans E, Elving LD, de Boo TM, Sev-erens JL, van der Wilt GJ, Spinhoven P, van der Meer JW: Cogni-tive behaviour therapy for chronic fatigue syndrome: a multi-center randomised controlled trial. Lancet 2001; 357:841–847
Shlaes JL, Jason LA: A buddy/mentor program for PWCs. CFIDS Chronicle, winter 1996, pp 21–25
Marlin RG, Anchel H, Gibson JC, Goldberg WM, Swinton M: An evaluation of multidisciplinary intervention for chronic fatigue syndrome with long-term follow-up, and a comparison with untreated controls. Am J Med 1998; 105:110S–114S
Cox IM, Campbell MJ, Dowson D: Red blood cell magnesium and chronic fatigue syndrome. Lancet 1991; 337:757–760
Warren G, McKendrick M, Peet M: The role of essential fatty ac-
ids in chronic fatigue syndrome: a case-controlled study of red-cell membrane essential fatty acids (EFA) and a placebo-con-trolled treatment study with high dose of EFA. Acta Neurol Scand 1999; 99:112–116
Kaslow JE, Rucker L, Onishi R: Liver extract-folic acid-cyanoco-balamin vs placebo for chronic fatigue syndrome. Arch Intern Med 1989; 149:2501–2503
Awdry R: Homeopathy may help ME. Int J Altern Complement Med 1996; 14:12–16
Awdry R: Homoeopathy and chronic fatigue: the search for proof. Int J Altern Complement Med 1996; 14:19–20
Whiting P, Bagnall AM, Sowden AJ, Cornell JE, Mulrow CD, Ramirez G: Interventions for the treatment and management of chronic fatigue syndrome: a systematic review. JAMA 2001; 286:1360–1368
White PD, Cleary KJ: An open study of the efficacy and adverse effects of moclobemide in patients with the chronic fatigue syndrome. Int Clin Psychopharmacol 1997; 12:47–52
Arnold LM, Keck PE Jr, Welge JA: Antidepressant treatment of fi-
bromyalgia: a meta-analysis and review. Psychosomatics 2000;
41:104–113
Surawy C, Hackman A, Hawton K, Sharpe M: Chronic fatigue
syndrome: a cognitive approach. Behav Res Ther 1995; 33: 534–544
Wearden A, Morriss R, Mullis R: A double-blind placebo-con-trolled trial of fluoxetine and graded exercise for chronic fa-tigue syndrome (abstract). Eur Psychiatry 1996; 11(suppl 4): 273
Deale A, Husain K, Chalder T, Wessely S: Long-term outcome of cognitive behavior therapy versus relaxation therapy for chronic fatigue syndrome: a 5-year follow-up study. Am J Psy-chiatry 2001; 158:2038–2042
Afari N, Eisenberg D, Herrell R, Goldberg J, Kleyman E, Ashton S, Buchwald DS: Use of alternative treatments by chronic fa-tigue syndrome discordant twins. Integr Med 2000; 2:97–103
Behan PO, Behan WM, Horrobin D: Effect of high doses of es-sential fatty acids on the postviral fatigue syndrome. Acta Neu-rol Scand 1990; 82:209–216
Martin RWY, Ogston SA, Evans JR: Effects of vitamin and min-eral supplementation on symptoms associated with chronic fa-tigue syndrome with coxsackie B antibodies. J Nutr Med 1994; 4:11–23
Reid S, Chalder T, Cleare A, Hotopf M, Wessely S: Chronic fa-tigue syndrome. Br Med J 2000; 320:292–296
Kisely SR: Treatments for chronic fatigue syndrome and the In-
ternet: a systematic survey of what your patients are reading. Australian NZ J Psychiatry 2002; 36:240–245
Bonner D, Ron M, Chalder T, Butler S, Wessely S: Chronic fa-
tigue syndrome: a follow-up study. J Neurol Neurosurg Psychi-atry 1994; 57:617–621
Joyce J, Hotopf M, Wessely S: The prognosis of chronic fatigue
and chronic fatigue syndrome: a systematic review. Q J Med 1997; 90:223–233
Krilov LR, Fisher M, Friedman SB, Reitman D, Mandel FS: Course and outcome of chronic fatigue in children and adoles-cents. Pediatrics 1998; 102:360–366
236 http://ajp.psychiatryonline.org Am J Psychiatry 160:2, February 2003
: سندرم خستگی مزمن

